Tony Goovaerts
RN, Nurse Manager of Pre-Dialysis Education Programme, Peritoneal Dialysis and Home HD programme
Cliniques Universitaires St. Luc, Brussels, Belgium
tony.goovaerts@telenet.be
5.0 Acceso Vascular para hemodiálisis domiciliaria
Objetivos de aprendizaje
- Entender cómo se utilizan de manera segura los diferentes tipos de Acceso Vascular para hemodiálisis domiciliaria
- Entender cómo se pueden enseñar las técnicas de punción al paciente/cuidador
- Identificar posibles complicaciones y saber cómo afrontarlas
Introducción
Para realizar hemodiálisis domiciliaria (HHD) de manera segura y adecuada se requiere de un Acceso Vascular de correcto funcionamiento. Los problemas con el acceso pueden causar estrés indeseable en el domicilio y, como consecuencia, puede ser necesaria la transferencia o regreso al centro de referencia, lo que puede comprometer la calidad de vida y la independencia del paciente1.
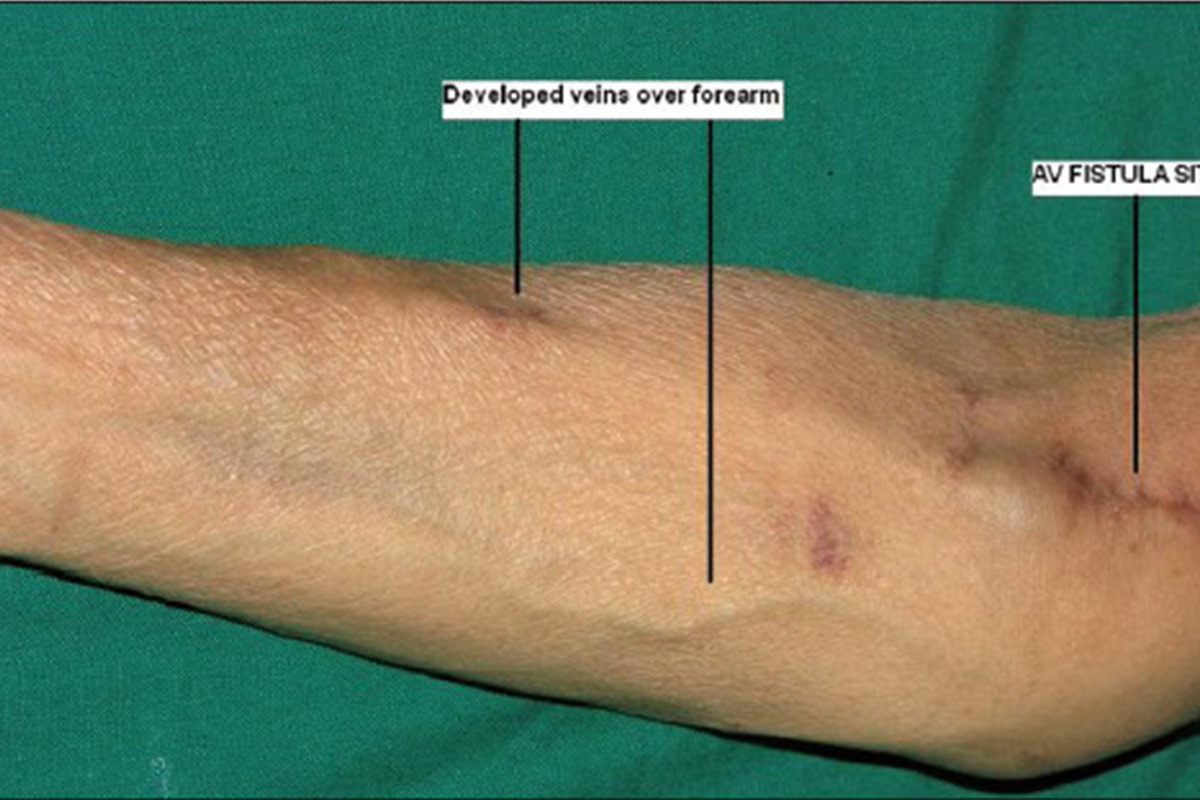
Hay tres tipos de Acceso Vascular: la Fístula Arteriovenosa Nativa (FAV), la Fístula Arteriovenosa Protésica (AVG) y el catéter venoso central (CVC). Todos ellos se pueden utilizar en el hogar.
5.1 Información General
Los pacientes en HHD se dializan de manera más intensa y pueden presentar mayor riesgo de eventos adversos relacionados con el Acceso Vascular2,12. Por esto, educar a los pacientes/cuidadores en el cuidado y la gestión de su Acceso Vascular es una parte muy importante del programa de capacitación. En cada consulta ambulatoria o visita domiciliaria, se debe inspeccionar el Acceso Vascular. Debe medirse el flujo del acceso durante el entrenamiento como un punto de referencia para un mejor seguimiento en el hogar.
Idealmente, el entrenamiento debe comenzar con un Acceso Vascular permanente. Si esto no es posible, la capacitación se puede iniciar con un CVC y el paciente puede ser transferido a casa al final del entrenamiento. Cuando el acceso permanente está listo para ser utilizado, se puede programar el reentrenamiento para adiestrar al paciente en la técnica de punción. Los pacientes en diálisis son propensos a tener más Staphylococcus Aureus en la piel y en la nariz que la población general3,4. Por lo tanto, independientemente del Acceso Vascular que tengan pueden necesitar ser examinados y tratados dependiendo del protocolo de la unidad. El lavado de manos debe realizarse a la perfección.
El uso de guantes para el paciente es discutible. Los guantes pueden contribuir a que el paciente no mantenga una técnica aséptica (es preferible tener las manos desnudas, limpias y desinfectadas por completo con un desinfectante a base de alcohol). Las políticas de cada centro son diferentes.
Se recomienda el reentreno y visitar periódicamente al paciente en el hogar para observar y controlar la técnica, con especial énfasis después de un episodio de infección.
5.2 Fístula Arteriovenosa Nativa (FAV)
Aunque la HD frecuente se asocia con un mayor riesgo de complicaciones con el Acceso Vascular, las tasas de complicaciones son más bajas en el grupo de pacientes con una FAV12. Los pacientes que están en lista de espera para HHD pueden empezar el entrenamiento para auto-puncionarse en el centro de referencia y esperar para seguir el entrenamiento para HHD más tarde. Esto podría acortar el tiempo de entrenamiento total real.
El lugar ideal para una FAV en un paciente en HHD que se auto-punciona es el antebrazo no dominante. La FAV en brazo dominante es más difícil de auto-puncionar pero se puede aprender.
Para obtener más información sobre la FAV, consulte la publicación de la EDTNA/ERCA: Acceso Vascular. Punción y Cuidados. Guía de buenas prácticas de Enfermería para el manejo de la Fístula Arteriovenosa”48.
«Mi enfermera me dijo que una vez hubiera aprendido la autopunción, nunca dejaría que nadie más lo hiciera por mí, ¡y tenía toda la razón!» – Stuart
5.2.1 Importancia de la autopunción
- La autopunción es un paso importante para posibilitar el autocuidado en el hogar y sigue siendo la principal barrera para su adopción5.
- Al auto-puncionarse, los pacientes se sienten fortalecidos en su propio cuidado y el beneficio de un único interventor aumenta la vida del Acceso Vascular6. Los pacientes se convierten en expertos de su propio acceso.
- En la mayoría de los programas de HHD, se promueve la autopunción, incluso si el paciente tiene un cuidador externo. De hecho, la punción por parte del cuidador puede llevar a situaciones muy estresantes. Debe limitarse a los casos en que el paciente no pueda hacerlo por sí mismo, es decir: temblor, problemas de visión, incapacidad para llegar a sitios de punción, fobia a las agujas, etc.
«La autopunción es como la diferencia entre ser un pasajero y el conductor de un automóvil en una carretera serpenteante de montaña. El pasajero puede sentirse incómodo o mareado. Sin embargo, como conductor tienes el control y te sientes bien.»
5.2.2 Instrucciones prácticas para la autopunción
Preparación
- El procedimiento ha de realizarse siempre en un ambiente limpio, sin corrientes de aire y con una buena fuente de luz.
- Es obligatorio lavarse las manos correctamente (con jabón líquido) antes de empezar a preparar el equipo de conexión.
- Materiales necesarios: desinfectante, talla y gasas estériles, esparadrapos, jeringas, agujas de HD, torniquete, cubo de basura, contenedor de objetos punzantes.
- El desinfectante ha de ser un producto líquido a base de alcohol y ha de aplicarse antes de la preparación de las jeringas, el cebado de las agujas y la disposición de los esparadrapos.
- Es extremadamente importante el lavado del brazo del acceso (con agua y jabón) antes de su desinfección.
- Cualquiera que sea el agente desinfectante utilizado en la piel, se deben respetar los tiempos de acción que recomienda el fabricante.
- Se recomienda el uso de una máscara, pero las políticas de cada unidad varían.
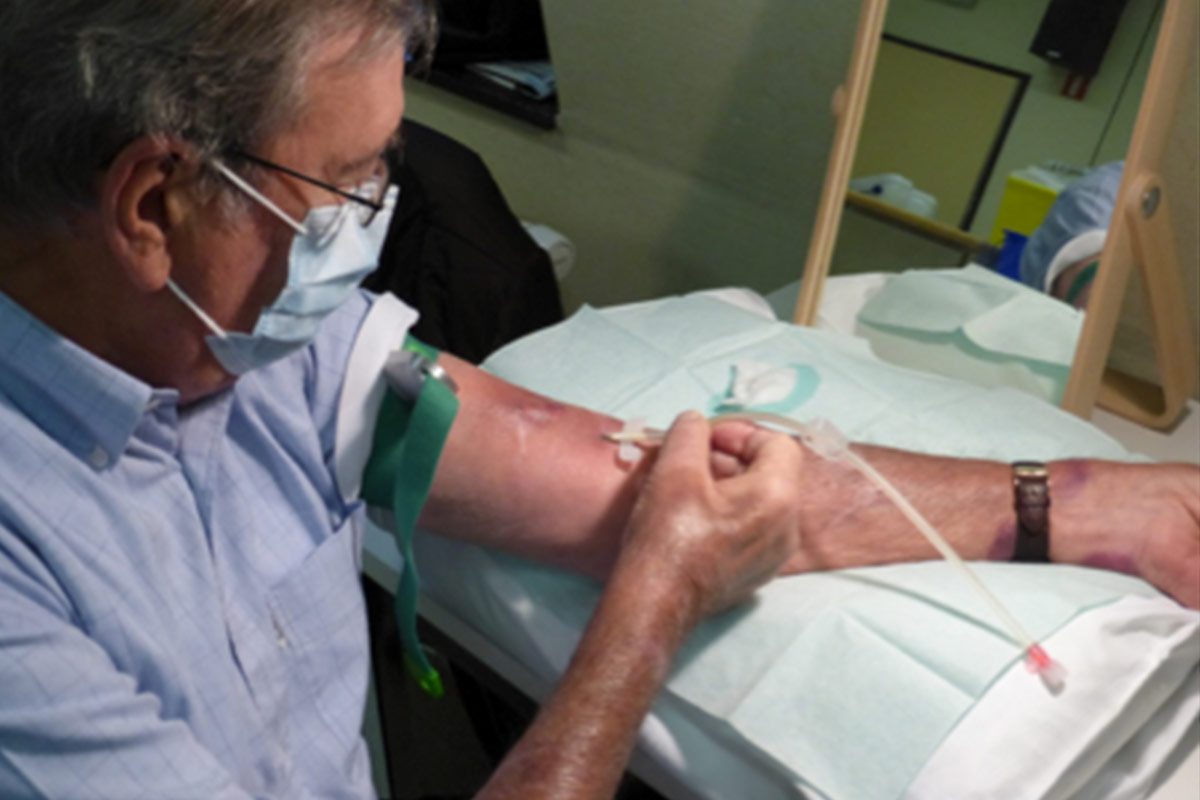
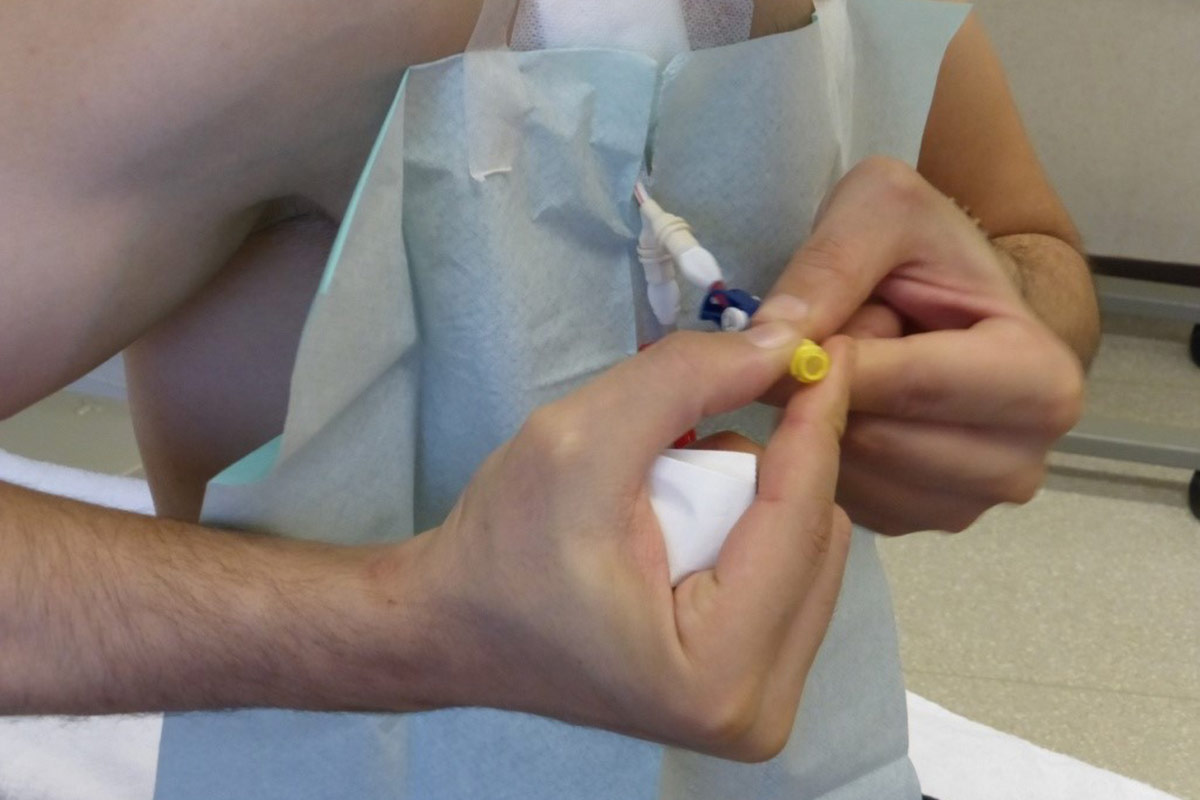
Punción
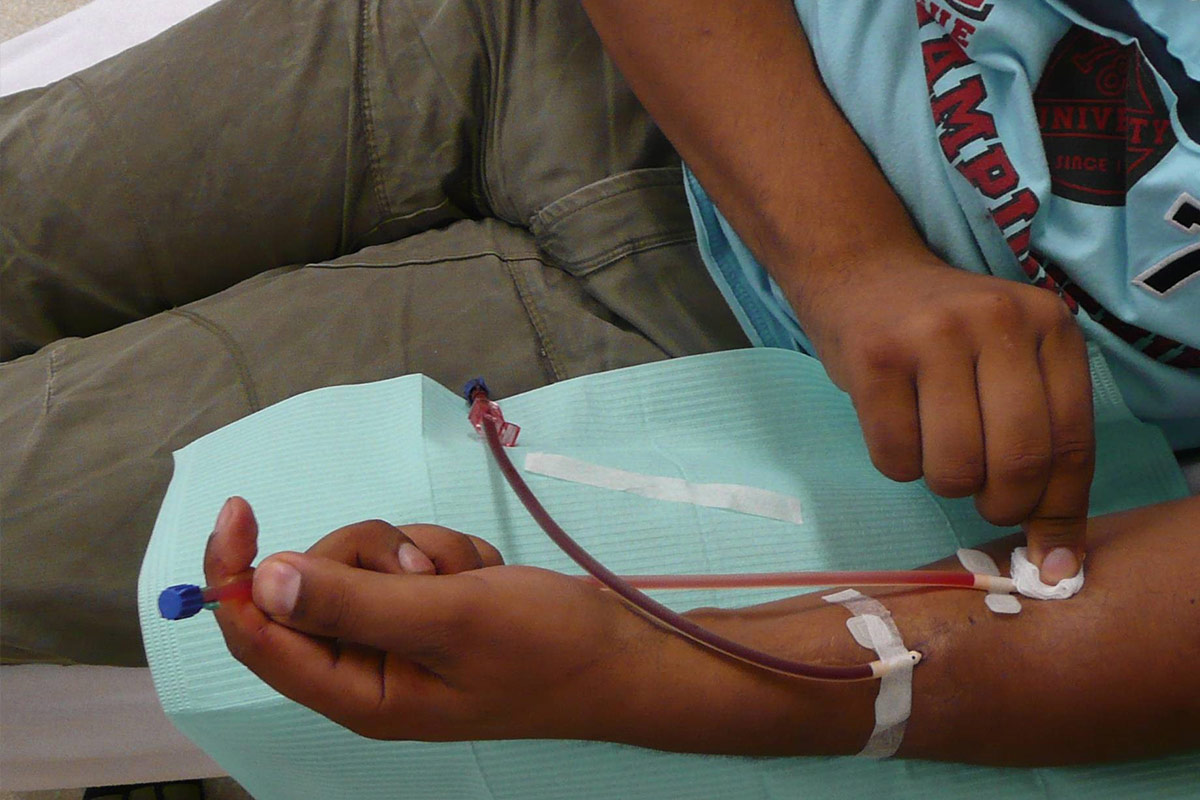
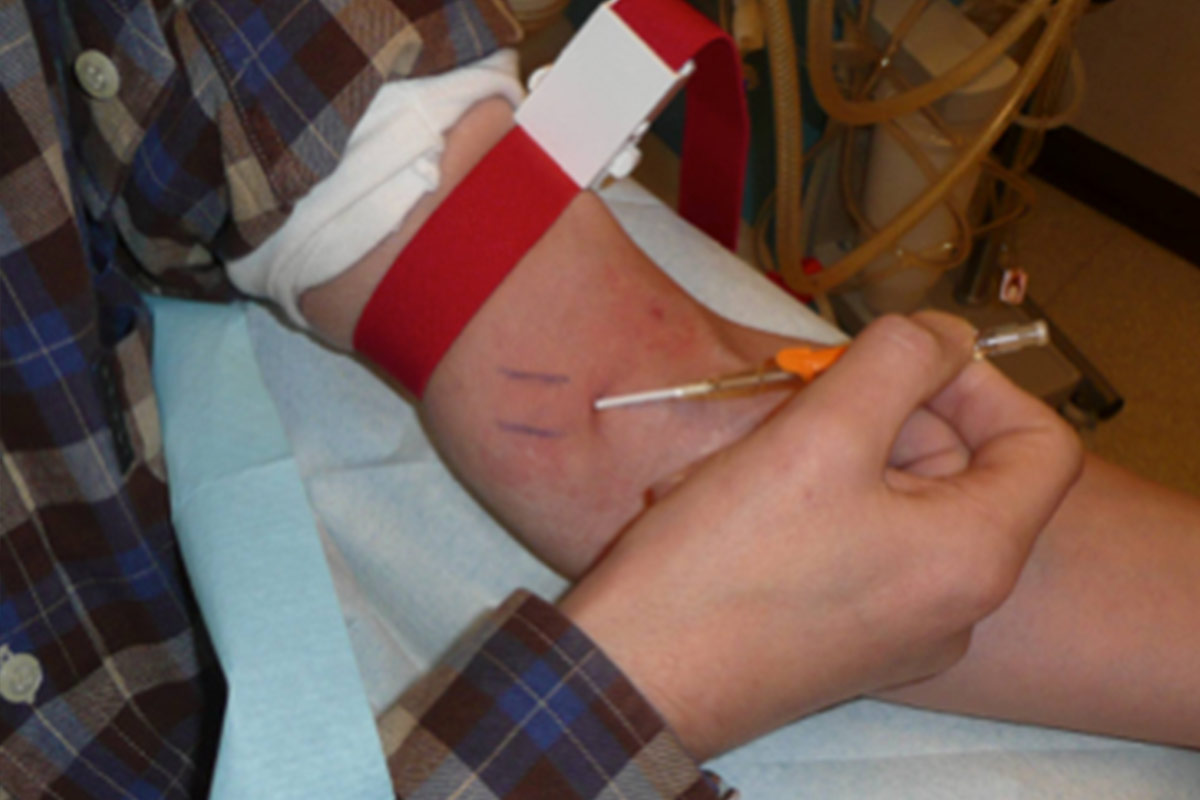
- Debe realizarse la evaluación del acceso en cada punción. El paciente es el mayor experto en su propio acceso. En cada sesión se debe: mirar, sentir y escuchar el acceso7. Los pacientes deben conocer los signos y síntomas de la infección y nunca deben puncionar una FAV infectada. Se les debe enseñar cuándo comunicarse con el centro para informar los posibles cambios en la condición del acceso.
- Se utiliza el torniquete para la punción de la FAV (opcional para la punción en ojal).
- Las agujas con líneas incorporadas facilitan la extracción de la aguja. Habitualmente, las agujas usadas para diálisis en el centro tienen una longitud de línea de 15 cm. Con el fin de facilitarle la manipulación de las agujas al paciente (especialmente para accesos en la parte superior brazo), se recomiendan agujas con líneas de 30 cm.
- La enfermera puede estabilizar el acceso con el pulgar y el índice durante las primeras punciones.
- Es opcional disponer de un cuidador para estabilizar el acceso en la punción.
- En la autopunción, el paciente debe sostener las alas de la aguja con el pulgar y el índice y al mismo tiempo tirar de la piel hacia él / ella con el dedo meñique.
- Tras la punción, lo primero será fijar la aguja con un esparadrapo (para evitar la extracción accidental de la aguja).
- Seguidamente se procede a la verificación del retroceso de sangre por la línea de la aguja.
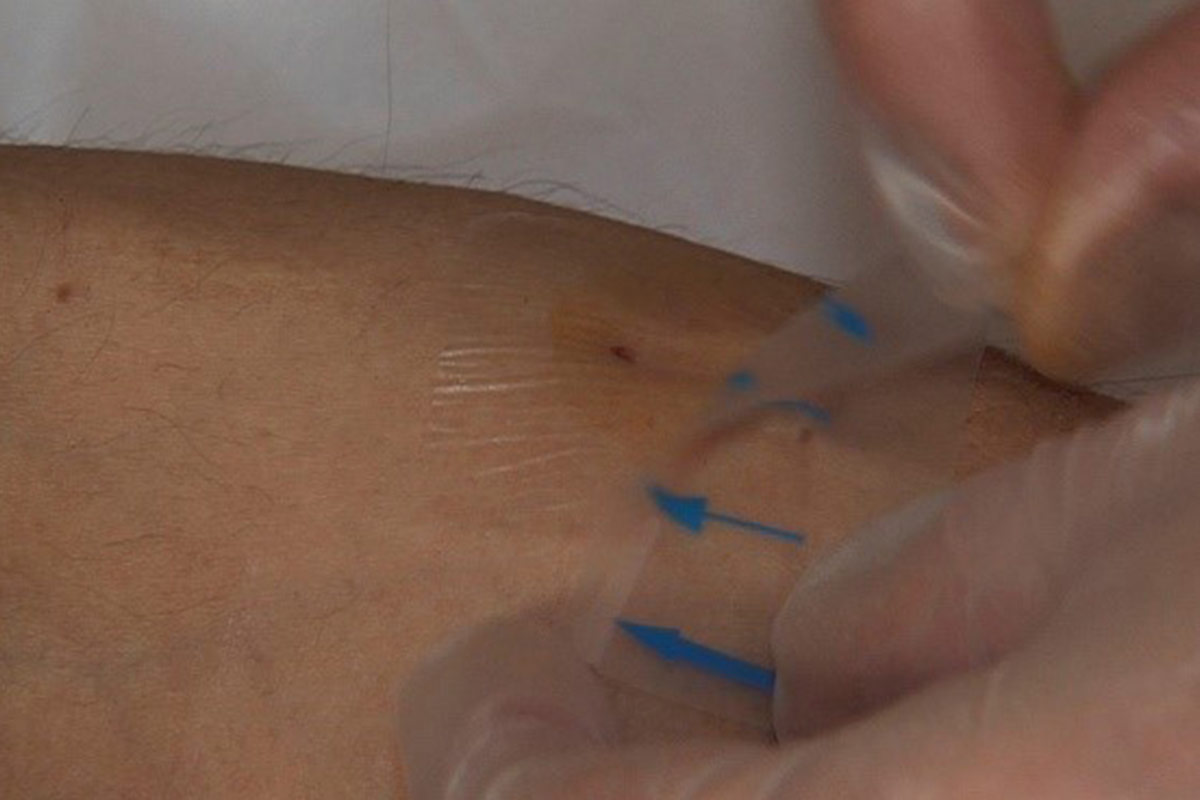
- Por último, se acaba de fijar la aguja para prevenir la infección y el desplazamiento de la misma. Se recomienda fijar la aguja en la misma inclinación que en la inserción. La técnica de Butterfly o Chevron es la mejor8. Debe usarse cinta estéril para cubrir el sitio de punción (o gasa estéril). Las líneas deben colocarse holgadamente para permitir el movimiento del paciente y evitar tracciones en las agujas.
Diálisis y desconexión
- Los pacientes que realizan diálisis nocturna o que duermen durante sus sesiones deben tener un dispositivo que detecte la pérdida de sangre en la aguja venosa8 (ver el capítulo 12).
- La retirada de las agujas es una parte importante del proceso de canulación. Una vez completada la diálisis, la extracción debe realizarse en el ángulo de inserción y se aplica una presión suave (una vez que se ha retirado la aguja) con un dedo sobre el sitio de inserción10. La experiencia ha demostrado que usar dos dedos no siempre es fácil para el paciente y que el sangrado ocurre si los dedos no están en la posición correcta.
- Cuando el sangrado se ha detenido, los sitios de punción se deben desinfectar y cubrir con un apósito de acuerdo con el protocolo de la unidad.
Evaluación
- Las variaciones en la presión arterial y/o venosa, el sangrado alrededor de la aguja o el aumento en el tiempo de sangrado después de la diálisis se deben informar al centro.
Consejos de entrenamiento
- Discutir cualquier preocupación.
- Si el entrenamiento se inicia con un Acceso Vascular recientemente desarrollado, solo el personal calificado debe realizar las primeras punciones.
- Si se dispone de dispositivos ecográficos deben usarse para aumentar el éxito de la canulación y determinar los mejores sitios.
- Es mucho más fácil para el paciente canular ambas agujas de manera anterógrada (en la dirección del flujo) y esto podría proteger la fístula14. Se pueden usar marcas en la piel para indicar la dirección del vaso sanguíneo.
- La extracción de las agujas es a menudo un buen primer paso en el proceso de entrenamiento en la canulación.
- Practicar con un ‘brazo artificial’, como una naranja.
- El paciente puede beneficiarse de observar cómo se realiza la punción a otros.
- El paciente debe verse a sí mismo siendo puncionado.
- Use una técnica de la «mano en tándem», donde la mano del paciente es guiada por la mano de un profesional9.
- La práctica de la punción debe iniciarse lo antes posible durante el entrenamiento, siempre y cuando sea factible una canulación exitosa.
- La duración del entrenamiento varía considerablemente, y depende del acceso y del paciente. Antes de ir a casa, el paciente debe dominar el procedimiento y sentirse seguro.
- Alentar y elogiar a los pacientes en todas las fases del proceso es esencial.
Agujas de plástico
- Las agujas de plástico o catéteres fístula, son una posible alternativa en el hogar para las agujas de metal. Debido a sus características, parecen ser más adecuadas para pacientes inquietos, niños y pacientes que son alérgicos al metal11 y, también, para la diálisis nocturna. Sin embargo, en la mayoría de los casos, se necesita un ayudante para la punción debido a que es muy difícil retirar la aguja interna de metal y gestionar las conexiones a una aguja sin línea incorporada.
5.2.3 Técnicas de punción (selección del lugar)
Diferentes técnicas de punción
Punción en escalera
La técnica en escalera es una muy buena técnica de punción. Se punciona en la longitud total del vaso utilizando la rotación de los diferentes sitios de punción y dejando una distancia de al menos 5 mm entre ellos. De acuerdo con la literatura, puede haber menos riesgo de infección que en la canulación en ojal o buttonhole13. Sin embargo, esta técnica también tiene desventajas:
- La experiencia ha demostrado que, habitualmente, los pacientes no cambian los lugares de punción por temor a utilizar sitios diferentes y nuevos a lo largo de la longitud del vaso.
- Por lo general, se utilizan agujas metálicas convencionales, aumentando así el riesgo de hematomas durante la conexión y durante la diálisis nocturna.
Punción en área
La punción en área reporta los peores resultados y tiene consecuencias negativas como: el daño en la pared interna del vaso, la formación de aneurismas y la estenosis15,16. Por esto, debe desaconsejarse.
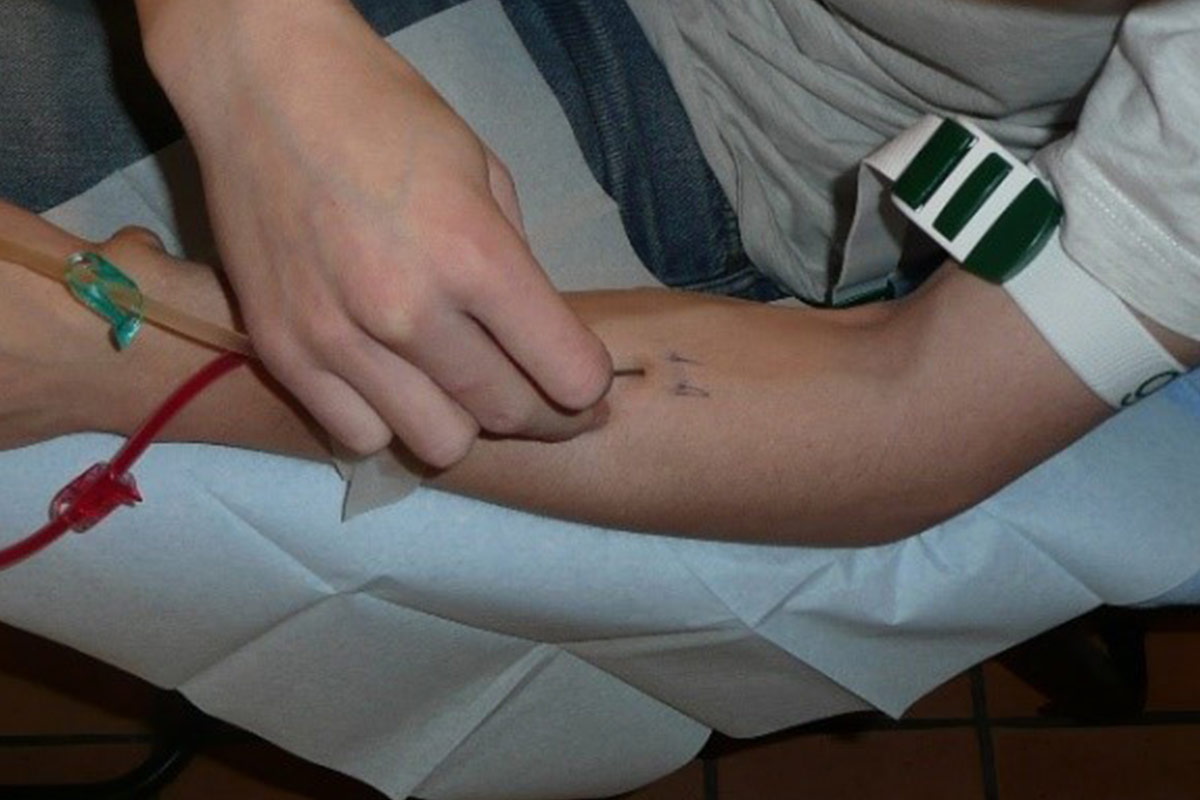
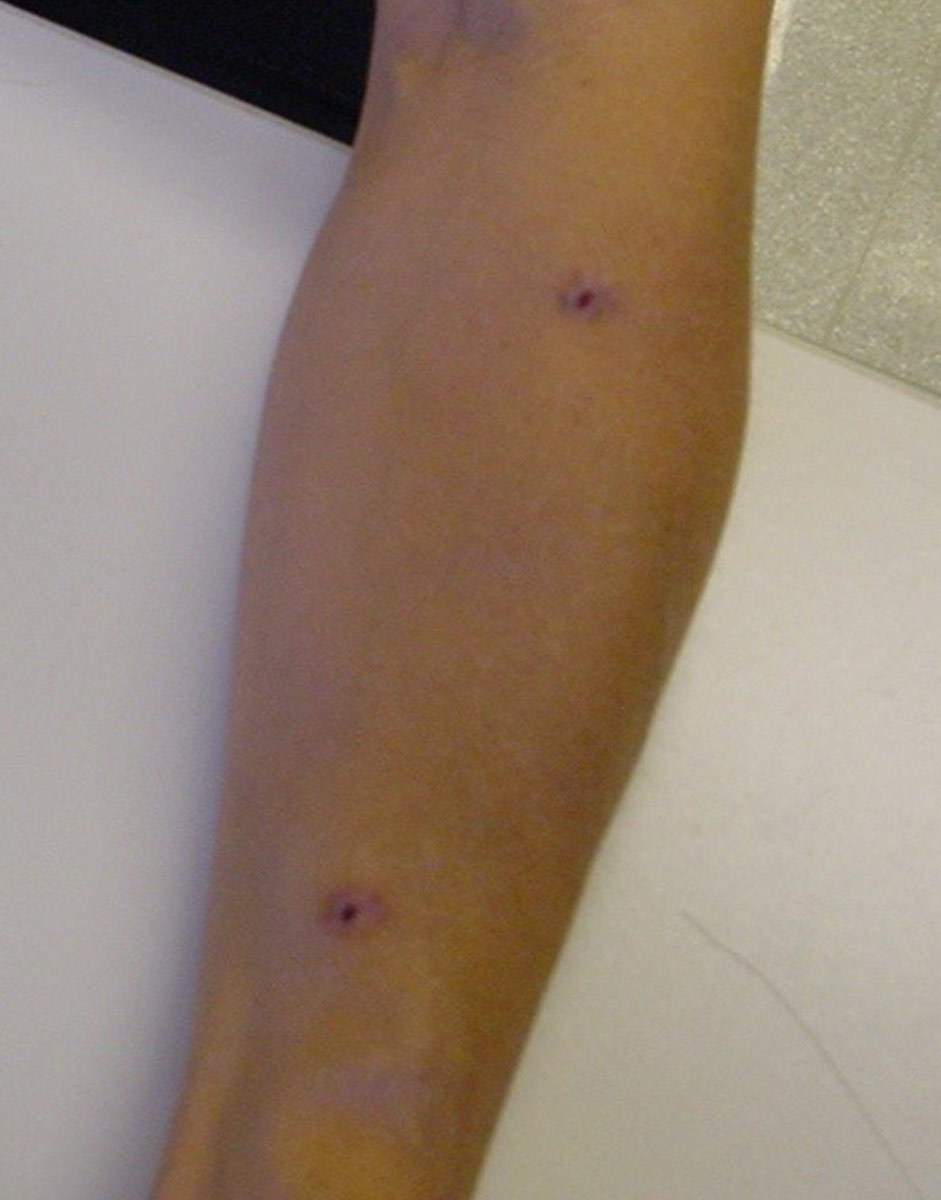
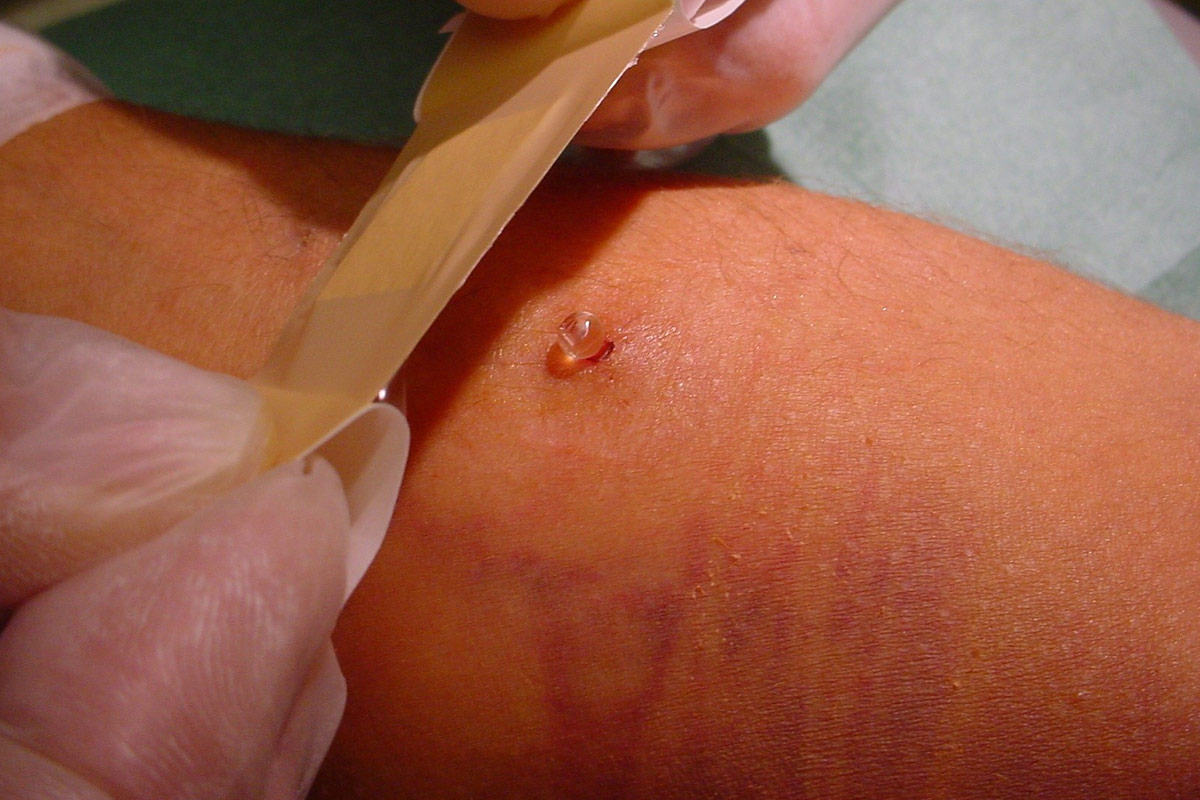
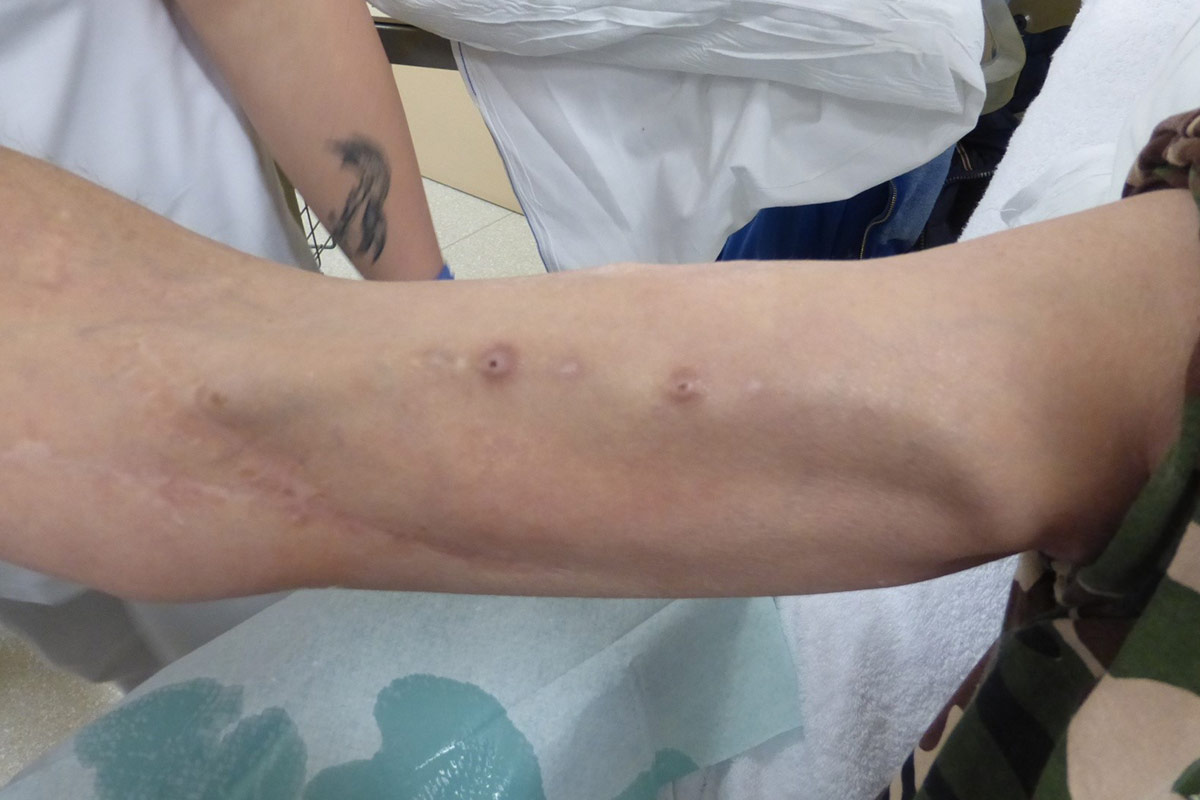
Punción en ojal o buttonhole (BH)
La creación de accesos vasculares en la parte superior del brazo (que conlleva vasos sanguíneos más cortos y tortuosos), el envejecimiento de la población en HD, la alta prevalencia de comorbilidades vasculares y el aumento de pacientes en HDD han aumentado el interés por el BH17. La técnica del BH es un procedimiento de canulación donde el Acceso Vascular se punciona siempre en el mismo lugar, con el mismo ángulo y la misma profundidad de penetración.
Hay muchos artículos que revelan un aumento de la tasa de infección con el uso de esta técnica18,19,20. Sin embargo, existían muchas variaciones en la técnica de canulación que describen y muchas descripciones del procedimiento fueron incompletas y poco claras. Además, desde la publicación de algunos de estos artículos, la técnica ha ido evolucionando y perfeccionándose. Para prevenir infecciones, es obligatorio adherirse estrictamente a un protocolo claro.
El Grupo de interés por el Acceso Vascular de la British Renal Society recomienda el cribado y la selección de pacientes para someterse a la punción en ojal:
- Todos los pacientes que utilizan la punción en ojal deben ser examinados para la detección de MRSA (Staphylococcus Aureus Resistente a la Meticilina) y MSSA (Staphylococcus Aureus Sensible a la Meticilina), incluida la zona del Acceso Vascular, con una frecuencia mínima de 3 meses.
- Se puede realizar la descolonización en aquellos con resultados positivos para MSSA.
- El equipo asistencial debe evaluar individualmente a los pacientes antes de iniciar la punción en ojal21.
Se debe prestar especial atención a los pacientes con una infección previa del acceso, ya que pueden ser propensos a la recurrencia de la misma22.
Diferencias entre las punciones estándar y la punción en ojal.
La mayoría de los aspectos para la punción en ojal son idénticos a las punciones estándar, pero considere estos aspectos adicionales:
- Involucrar al paciente durante la creación del túnel no es fácil, por lo general, el entrenamiento para la autopunción se inicia posteriormente, cuando ya se pueden usar agujas romas.
- Si se disponen de dispositivos ecográficos, deben usarse para aumentar el éxito y buscar los sitios ideales y más saludables para crear el túnel.
- Los sitios de punción deben ser fáciles de alcanzar para el paciente y se recomienda una distancia de al menos 4-8 cm entre ellos.
- Se recomienda que el procedimiento de creación del túnel sea realizado por el mismo profesional. Se necesitan al menos 6 punciones con agujas estándar antes de que se puedan utilizar agujas romas.
- Algunos centros de HDD crean dos sitios de punción arterial y dos venosos en caso de diálisis extendida.
- El lavado del brazo con una esponja quirúrgica o exfoliante facilita la extracción de la costra (en algunos casos las costras se eliminan por completo durante el proceso) y tiene un efecto favorable sobre la tasa de infección23.
- Realice una primera desinfección (respetando los tiempos de aplicación del producto), proceda a la eliminación de costras con una aguja roma (nunca una aguja estándar) o con un instrumento específico para eliminar las costras y luego desinfecte la zona de nuevo (volviendo a respetar los tiempos de aplicación).
- Durante la punción, es obligatorio mantener el brazo en la misma posición y en el mismo ángulo para alinear la aguja con el túnel. Por lo tanto, puede ser útil entrenar la punción en ojal con el brazo sobre una mesa. El paciente podrá continuar el mismo procedimiento en casa.
- Punción táctil en lugar de sujetar la aguja por las alas, se sujeta por la línea para evitar que la persona que punciona use la fuerza y empuje la aguja en la dirección incorrecta. La aguja seguirá más fácilmente la dirección del túnel, sin dañarlo. El llamado «efecto trampolín», donde la punta de la aguja rebota contra la pared del vaso, será menos frecuente.
- Si se encuentra resistencia o la aguja rebota, debe instruirse al paciente para que retire suavemente la aguja del túnel hasta que el bisel llegue a su entrada y vuelva a intentarlo (verificando de nuevo la posición del brazo). Si la aguja se retira por completo fuera del túnel, debe ser reemplazada por una nueva.
- Si la punción no tiene éxito después de dos intentos (con agujas diferentes), el paciente debe descansar y volver a intentarlo 15 minutos más tarde. Una alternativa es posponer, si es posible, la diálisis hasta el día siguiente6. Generalmente se recomienda no utilizar una aguja estándar si la punción con una aguja roma no es exitosa. Sin embargo, se puede permitir su uso si el paciente la inserta muy suavemente, usando la técnica de ‘canulación táctil’ a través del túnel. El uso cuidadoso de una aguja estándar no aumenta las complicaciones24.
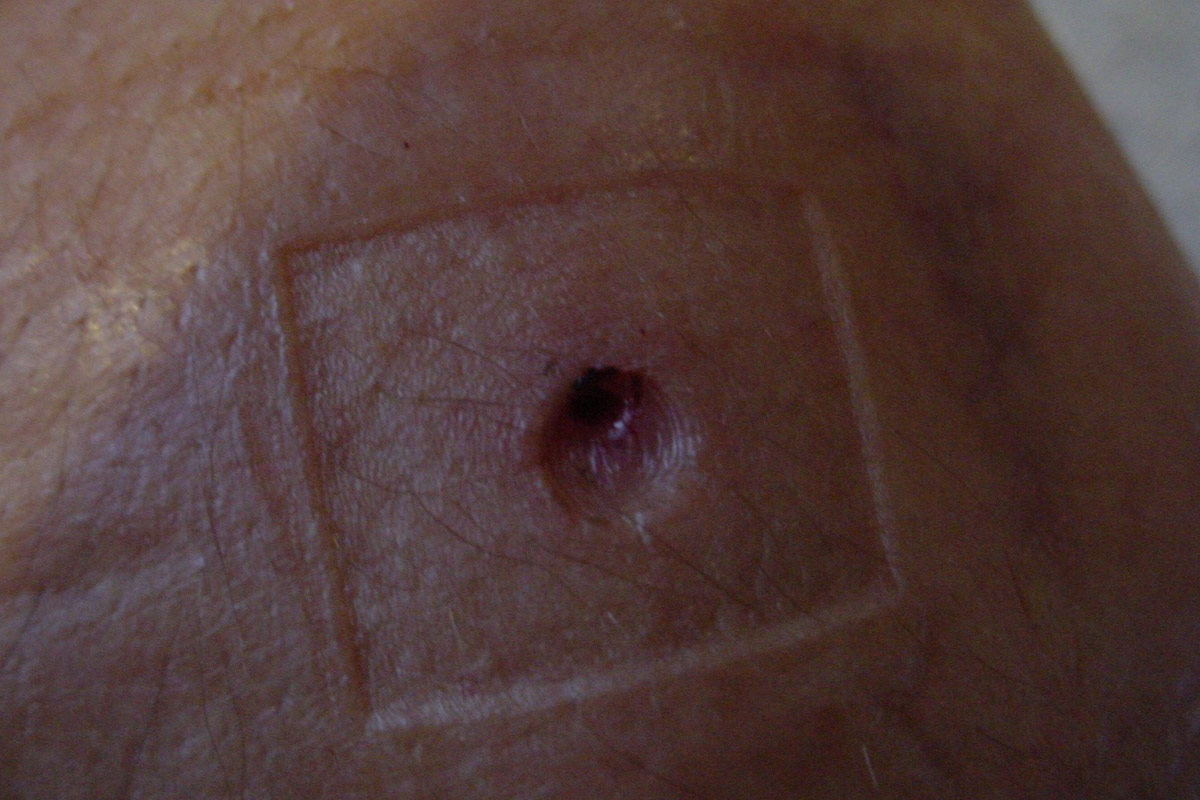
- Hubbing: sucede cuando se empuja la base de la aguja contra el punto de inserción, causando que la aguja estire la entrada del túnel. La costra se vuelve difícil de eliminar, lo que aumenta el riesgo de infección. Por lo tanto, deben quedar visibles de 1 a 2 mm del metal de la aguja después de la canulación25.
- Si se usa un torniquete, se debe tener cuidado de no rasgar la piel y de no cambiar la dirección de la trayectoria del túnel con la compresión.
- En pacientes con vasos profundos o inestables, se puede implantar quirúrgicamente una guía de aguja vascular subcutánea o "VWING" en la pared del vaso. Este material guía la aguja directamente al vaso a través de la misma vía cada vez, permitiendo rápidamente el uso de agujas romas y facilitando la autopunción en estos pacientes 26.
Desarrollando el túnel
Una forma más fácil de obtener un túnel más recto es mediante el uso de una clavija o tapón de plástico. Mientras se utilicen tapones no se formará costra. Cuando se retira la aguja después de la diálisis y el sangrado se ha detenido, se desinfecta la zona de punción y se insertan los tapones. Estos permanecerán en su lugar hasta la siguiente sesión de HD cubiertos con un apósito compresivo. Cuando se quitan los tapones justo antes de la siguiente sesión, se inserta suavemente una aguja convencional a lo largo del túnel formado por el tapón. Estos pasos se repiten al menos 6 veces. La longitud del tapón se puede adaptar a la profundidad de la pared externa del vaso.
Usando tapones, no es obligatorio que el mismo profesional realice proceso lo realice todo el proceso. De esta forma, el paciente puede, en algunos casos, comenzar la autopunción antes. Así mismo, se necesita menos coraje para deslizar la aguja a través de un túnel abierto (ideal para pacientes con miedo a las agujas).
Cuidados post-diálisis.
- Cuando el sangrado se ha detenido, los sitios de punción deben desinfectarse y cubrirse con un apósito. Con el fin de controlar las infecciones, algunos centros aplican pomada tópica de Mupirocina al 2% en los sitios de punción27.
- Dos procedimientos disminuyen la formación de costra y pueden ser protectores de infecciones:
- El método de curación húmedo28 favorece la no formación de costra o una costra muy pequeña. Cuando se detiene el sangrado, se desinfecta la zona con una solución de povidona yodada diluida y se cubre con un apósito de plástico estéril durante 24 horas para mantenerlo húmedo. Durante el proceso de desinfección, antes de la siguiente sesión de diálisis, la costra, si la hay, se eliminará en la mayoría de los casos con facilidad.
- Los apósitos de plata tienen una acción antibacteriana y disminuyen el tamaño de la costra.
5.3 Fístula Arteriovenosa Protésica (AVG)
- La AVG es una buena opción si la creación de una FAV no es posible, aunque existe un mayor riesgo de complicaciones.
- El lugar ideal para una AVG en un paciente en HHD que se auto-punciona, es el antebrazo no dominante. Las AVG en el brazo superior y, aún más, en el brazo dominante, son más difíciles de auto-puncionar.
- La técnica de canulación recomendada para la AVG es la técnica en escalera y no hay evidencia que respalde el uso del BH29. Sin embargo, algunos centros aplican con buenos resultados la técnica en ojal en injertos (según la experiencia del autor).
Variación en la punción
- No se requiere torniquete.
- Todas las demás recomendaciones para la punción en escalera son apropiadas para la AVG.
- Para obtener más información general sobre este tipo de acceso, consulte la publicación de la EDTNA/ERCA: “Acceso Vascular. Punción y Cuidados. Guía de buenas prácticas de Enfermería para el manejo de la Fístula Arteriovenosa”29.
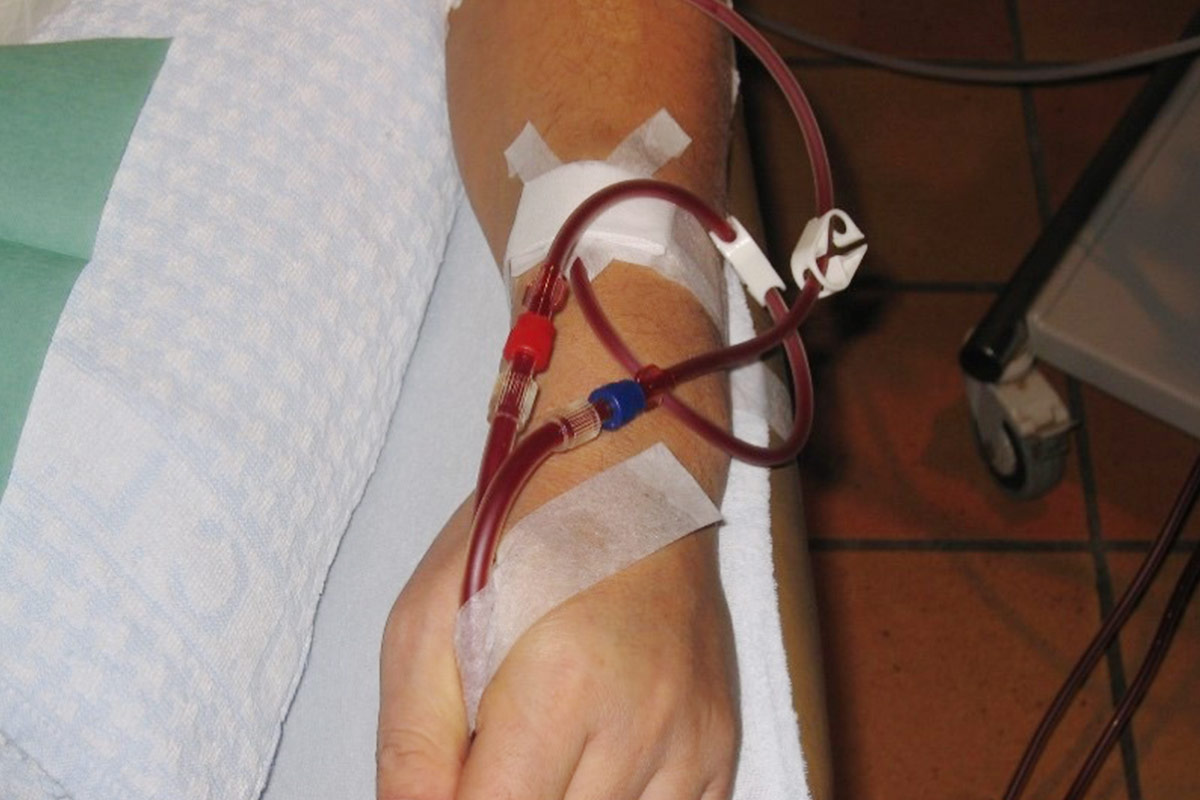
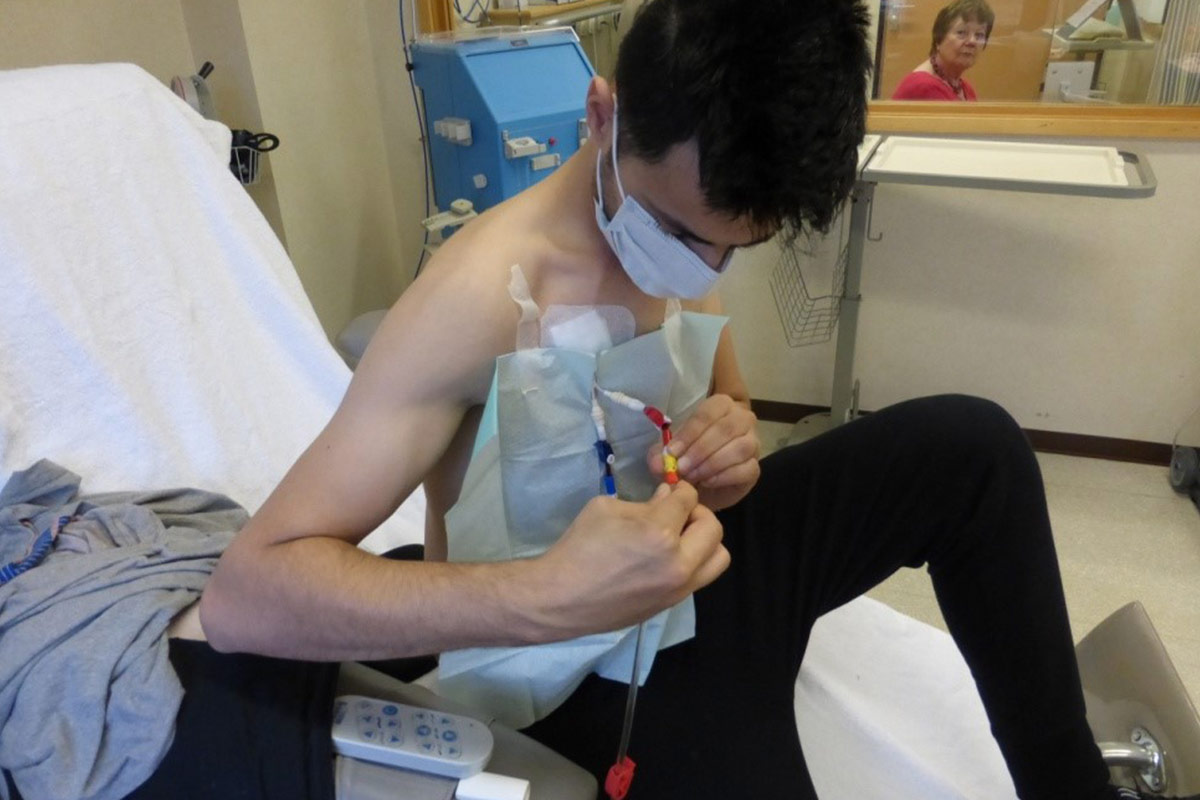
5.4 El Catéter Venoso Central (CVC)
Hay diferentes tipos de catéteres disponibles. Este tipo de acceso debe ser capaz de proporcionar un flujo sanguíneo mínimo de 300 ml/min para mantener la idoneidad de la diálisis10. Sin embargo, no hay evidencia para seleccionar un tipo de CVC sobre otro.
- El uso del CVC en pacientes en HHD, así como para los pacientes sometidos a diálisis en el centro está asociado con un mayor riesgo de mortalidad y hospitalización30,31,12. Las pautas canadienses para pacientes tratados con HD intensiva sugieren el uso de la FAV o el AVG sobre el CVC32. Sin embargo, hay estudios que reportan buenos resultados en el uso del CVC para la HD intensiva33,34,35,36,37,38. Además, en la cohorte europea KIHDNEy, el 24% de los pacientes en HHD utilizaban un CVC como Acceso Vascular49.
- En algunos países, el uso de CVC no está permitido o es controvertido para la HHD.
- El CVC permite una conexión más segura al circuito extracorpóreo. Por lo tanto, es el acceso preferido para la HD Nocturna en algunos programas de HHD39.
5.4.1 Instrucciones prácticas para un correcto manejo del CVC
- La adherencia a la técnica aséptica estricta es obligatoria cuando se maneja un CVC y los procedimientos deben ser consistentes con la evidencia actual10:
- Un lavado de manos apropiado (con jabón líquido) es obligatorio antes de empezar.
- Se debe usar un producto a base de alcohol para desinfectar las manos.
- Se recomienda usar mascarillas (paciente y cuidador).
- Sea cual sea el agente desinfectante que se utilice, siempre se debe respetar el tiempo de aplicación.
- Evite la tracción del CVC. Durante el tratamiento, las líneas deben asegurarse para prevenir traumatismos.
- Los pacientes que realizan diálisis nocturna o que duermen durante sus sesiones pueden disponer de un dispositivo que detecta la pérdida de sangre en el eje venoso (consulte el Capítulo 12 sobre riesgos).
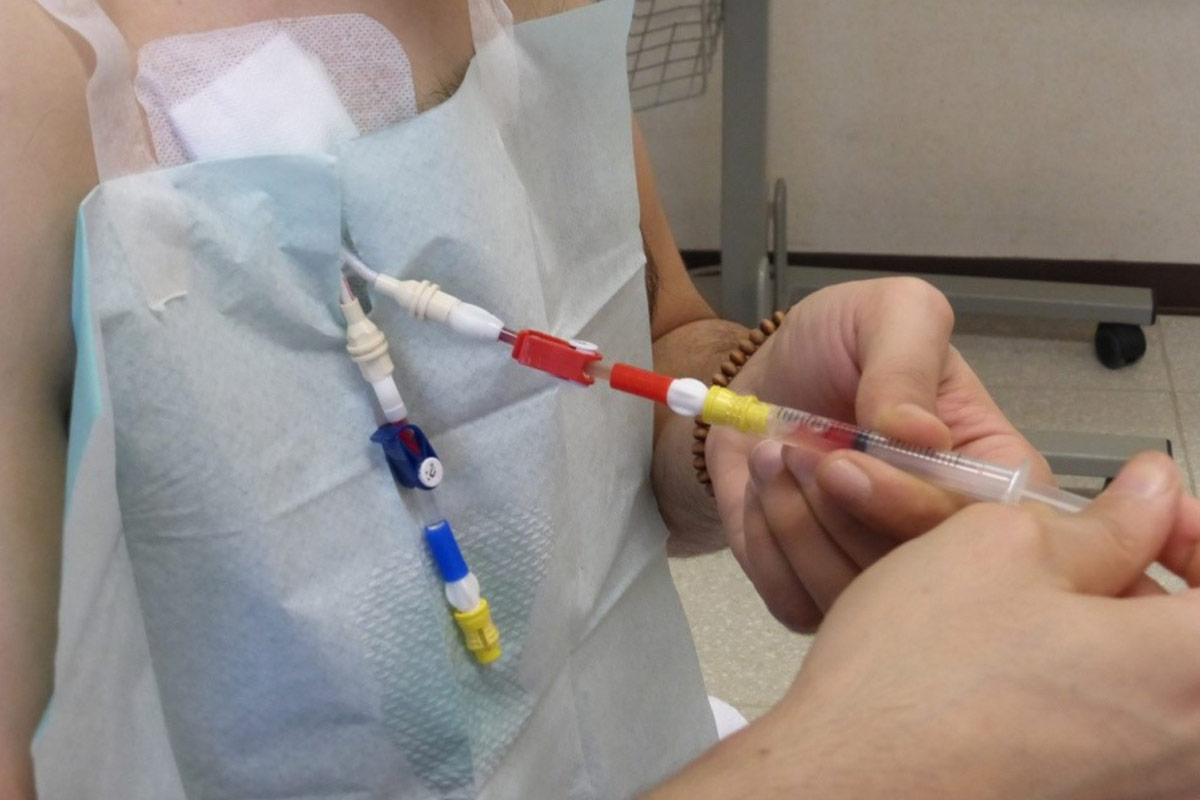
5.4.2 Dispositivos de «sistema cerrado» o «conectores luer»
Actualmente se comercializan diversos conectores que crean sistemas mecánica y microbiológicamente cerrados, lo que supone una disminución de los casos de sepsis40,21. Las directrices de la Sociedad Canadiense de Nefrología para HD Intensiva recomiendan utilizar dispositivos luer18. Sin embargo, se recomienda utilizar el dispositivo en todos los pacientes tratados con HHD portadores de un CVC41,42. Estos dispositivos protegen contra la desconexión accidental, evitan el sangrado y la embolia gaseosa (ejercen presión negativa cuando el paciente no se encuentra en posición supina). En algunos casos, inyectar solución salina al 0,9% después de la diálisis es suficiente para mantener el CVC y así se evita la inyección de una solución de sellado adicional.
Sin embargo, si no se conecta correctamente, el dispositivo también puede provocar una desconexión accidental y complicaciones relacionadas como la embolia gaseosa y la hemorragia.
- Los dispositivos luer deben cambiarse de acuerdo con el protocolo de la unidad (mediante una técnica aséptica).
- En cada sesión de diálisis, el paciente debe verificar que las conexiones entre los las ramas del CVC y el dispositivo siguen apretadas.
- A pesar del dispositivo, las líneas del CVC deben sujetarse siempre.
5.4.3 Sellado del CVC
Tradicionalmente, se inyectan 10-30 ml de solución salina en cada luz del catéter después de la diálisis y antes de la administración de heparina, otro tipo de anticoagulación o solución antimicrobiana. Cada unidad tiene su propio protocolo. Los expertos aconsejan aumentar el volumen de esta primera inyección de suero (hasta 30 ml) para minimizar la formación de membranas secundarias de fibrina y problemas de flujo43. Para evitar la aspiración de sangre en el CVC, es fundamental pinzar la luz cada vez antes de retirar la jeringa, y dejarla cerrada hasta la siguiente sesión de diálisis44.
La solución de sellado debe eliminarse por completo antes de iniciar una nueva sesión y luego debe administrarse solución salina al 0,9%. El paciente debe contactar con el centro si no consigue desechar la solución de sellado.
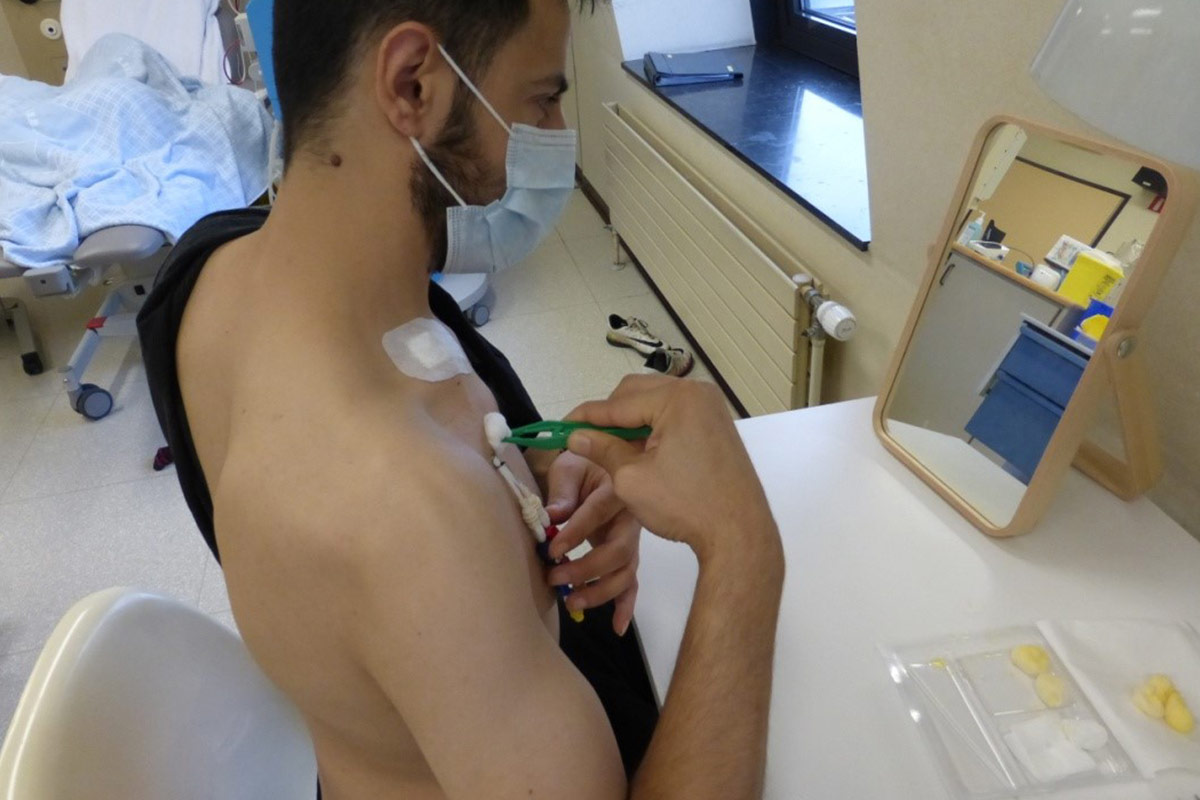
5.4.4 Cura y cuidado del CVC
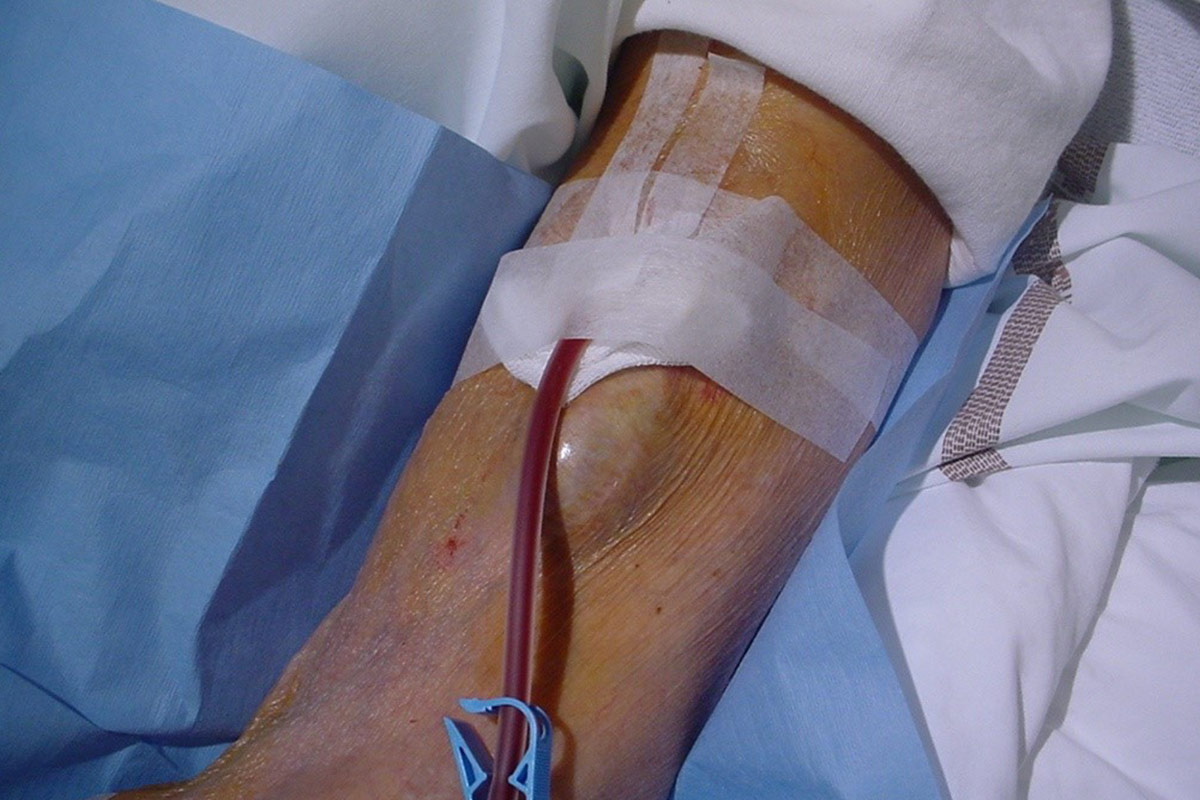
- Hay muchos tipos de apósitos disponibles para los CVC. Protegen contra infecciones y eventuales traumas y pueden, si son impermeables, llevarlos puestos durante la ducha.
- Existen diferentes protocolos para ducharse con CVC, con o sin vendaje protector. El origen del agua puede suponer una fuente de infección. Además, la alcachofa de la ducha y la propia ducha son reservorios potenciales de bacterias. Por esto mismo, se recomienda una limpieza regular de ambas46.
- La ausencia de vendaje puede ser una opción para pacientes con reacción alérgica a todo tipo de esparadrapo (siempre con extrema precaución), pero el catéter debe estar asegurado. Este procedimiento se utiliza en algunos programas de Diálisis Peritoneal45.
- Es obligatorio examinar cada vendaje desechado y buscar signos de infección43. Se debe contactar con la unidad de HHD si se detectan signos de infección.
- La frecuencia de los cambios del vendaje depende del protocolo de cada unidad. Los tiempos varían desde cada sesión, después de la ducha, semanalmente, etc.
- Siga estrictamente el protocolo prescrito (tipo y tiempo de desinfección, tipo de vendaje, etc.).
- A los pacientes que deseen hacer ellos mismos el cambio de apósito se les puede enseñar frente un espejo.
5.4.5 Complicaciones del CVC
Desafortunadamente, la disfunción del CVC ocurre regularmente y esto conduce a una reducción de la eficacia de la diálisis. Las definiciones de disfunción del catéter varían, pero en general se relacionan con la incapacidad de lograr durante la diálisis una determinada velocidad de la bomba de sangre dentro de los límites de presión arterial y venosa (de -250 y 250 mmHg respectivamente)46. Un cambio en el flujo sanguíneo de más del 20% en tres tratamientos consecutivos47 o la inversión de las líneas como práctica regular debido a problemas de flujo16 indica problemas.
- Se debe verificar la permeabilidad del catéter durante el entrenamiento como punto de referencia para el seguimiento en el domicilio.
- Se debe contactar con el centro si se detecta una disfunción.
- La administración de 10-30 ml de solución salina al 0,9% (realizando la acción de administrar y extraer) puede ser efectiva para resolver problemas de flujo.
- Puede ser necesaria la administración de un trombolítico en ciertos casos. Algunos centros permiten que los pacientes administren un trombolítico en el hogar, otros solicitan al paciente que acuda a la unidad.
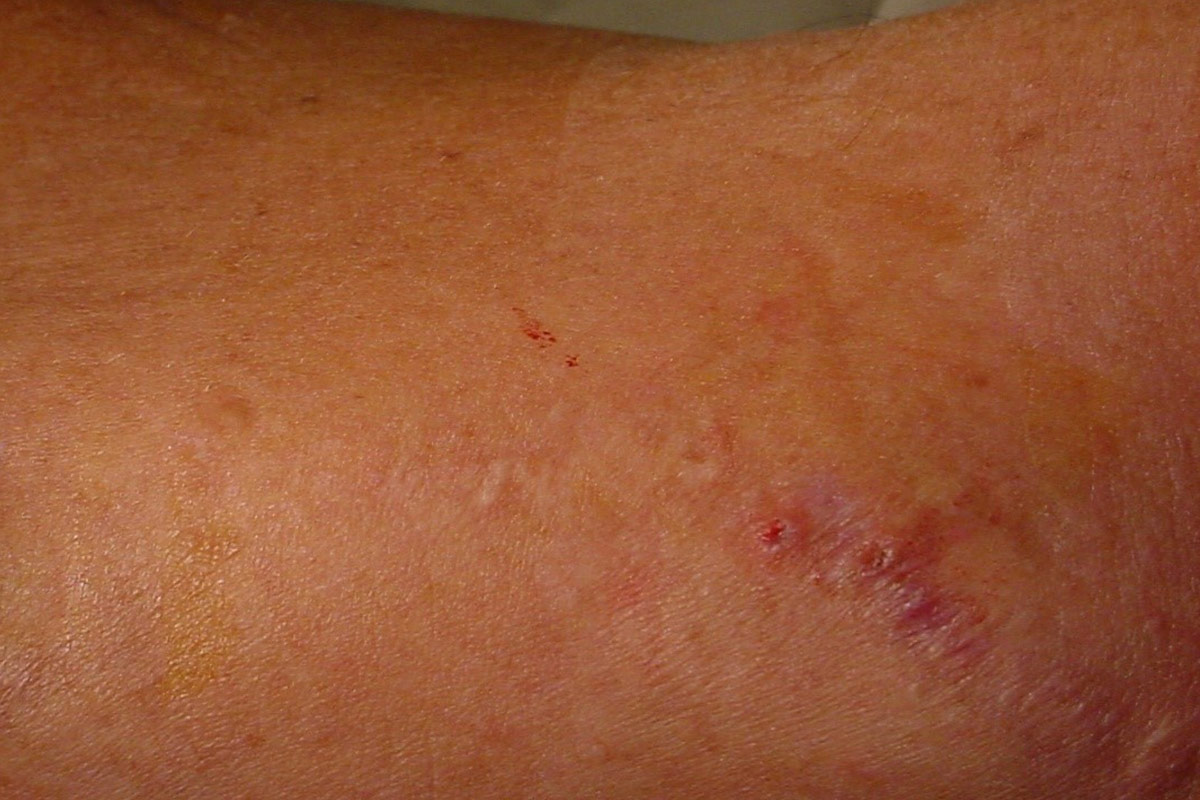
Las infecciones en el CVC ocurren con mayor frecuencia que las infecciones de acceso Arteriovenoso. Pueden ser locales (infección del orificio de salida o túnel) o sistémicas.
Se debe instruir a los pacientes acerca de los signos de infección y deben verificar su temperatura corporal en cada tratamiento o diariamente. Si se observan signos de infección, el paciente debe acudir al centro para examinar el acceso y/o tomar muestras de sangre. El tratamiento tópico o sistémico debe iniciarse de acuerdo con el protocolo del centro.
Resumen
Se pueden utilizar todos los tipos de Acceso Vascular en el domicilio. Un Acceso Vascular que funciona bien es un factor clave de éxito para la HHD. El cuidado del acceso es una parte muy importante del programa de capacitación.
La adherencia al protocolo de la unidad es extremadamente importante.
El reentreno, la observación de la técnica durante las visitas domiciliarias y la motivación del paciente son fundamentales para el control de la infección y la supervivencia general del acceso.
Actividad de aprendizaje
- ¿Qué tipo de Acceso Vascular se pueden usar en la HHD?
- Dé una breve descripción de las diferentes técnicas de punción, con ventajas y desventajas.
- ¿Cuáles son las ventajas de la autopunción?
- ¿Qué es un «dispositivo luer»?
EDTNA/ERCA Secretaría
Correo: secretariat@edtnaerca.org