Dr María F. Slon Roblero
MD, MSc.
Consultant Nephrologist
In charge of the Home Dialysis Program at the Complejo Hospitalario de Navarra, Spain
mf.slon.roblero@navarra.es

Jane Golland
RN, MA Deputy Head Nurse of the Hemodialysis Department, Galilee Medical Center, Naharia, Israel
jane.golland@edtnaerca.org
4.0 Conceptos Básicos de la Hemodiálisis Domiciliaria
Objetivos de Aprendizaje
- Identificar a los pacientes apropiados para la HHD
- Entender las diferentes opciones para la prescripción de HHD y los beneficios de la diálisis frecuente
- Aprender qué es una Calculadora de Dosificación y cómo utilizarla
- Entender el uso adecuado de la anticoagulación durante la HHD
- Adquirir conocimientos sobre el Acceso Vascular óptimo para la HHD, los beneficios y varias técnicas de canalización
- Entender los aspectos técnicos necesarios para la implantación eficaz de la HHD
- Entender los pasos necesarios para la implantación eficaz de la HHD
Introducción
La Hemodiálisis Domiciliaria (HHD) es una opción de tratamiento ideal para determinados pacientes que requieren una Tratamiento Renal Sustitutivo (TSR).
Existen desafíos que influyen en la exitosa implantación de un programa de HHD.
Una planificación anticipada de la infraestructura y entorno del domicilio, la educación adecuada del paciente, encontrar el régimen adecuado de tratamientos, el calendario de visitas domiciliarias y el apoyo continuo a los pacientes y a sus familiares ayuda a asegurar un comienzo sin problemas y el éxito del tratamiento durante un largo periodo.
Este capítulo proporciona recomendaciones basadas en la evidencia para una planificación eficaz del proceso, desde la identificación de los pacientes adecuados hasta el inicio de HD independiente.
4.1. Población objetivo para hemodiálisis domiciliaria:
4.1.1 Capacidad para ejecutar las técnicas de HHD
La mayoría de los pacientes son aptos para HHD. Los requisitos básicos incluyen: destreza manual y visión adecuadas, capacidad de lectura y escritura, equipamiento del hogar, iniciativa y motivación1. Los pacientes que no cumplan con alguno de estos requisitos pueden seguir siendo adecuados para la HHD con un cuidador o ayudante remunerado que cumpla con estos requisitos y lo asista durante cada tratamiento. La edad tampoco es una barrera, hay muchos pacientes añosos que son capaces de aprender y llevar a cabo las técnicas de autocuidado de diálisis, aunque puede ser necesario un período de entrenamiento más largo2. El grupo KIHDNEY European renal informó que cualquier acceso es factible en domicilio y una amplia gama de pacientes puede ser adecuada para la HHD independientemente de la edad (desde 15 a 84 años), tamaño (IMC desde 13.3 a 50.8) y comorbilidades (puntuación media de Charlson 3.9, hasta a 11)47.
4.1.2 lndicadores y beneficios de la HHD
La HHD empodera a los pacientes con independencia y al tener control sobre su atención médica. Reduce el tiempo necesario de desplazamientos a centros de diálisis, permite una mayor flexibilidad en la programación del tratamiento y permite reducir las restricciones dietéticas a las que están sometidos los pacientes de diálisis3.
Las poblaciones que pueden beneficiarse de HHD son las siguientes:
- Pacientes que fracasan en Diálisis peritoneal y deben transferirse a Hemodiálisis – estos pacientes están acostumbrados a realizar diálisis en casa, ya tienen el espacio dónde aplicar la técnica y el de almacenamiento, y con frecuencia prefieren continuar con la flexibilidad y la independencia del autocuidado.
- Pacientes que han sufrido rechazo de trasplante, que a menudo son jóvenes, más sanos y más independientes; pacientes que trabajan o tienen actividades regulares, que necesitan un horario flexible y más libertad durante el día4,5,6.
- Los pacientes complejos, por ejemplo, aquellos con apnea obstructiva del sueño severa, hiperfosfatemia refractaria, síntomas urémicos persistentes, hipertensión difícil de controlar y sobrecarga de líquido extracelular refractario; a menudo se benefician de las modalidades de tratamiento domiciliario7.
- Los requisitos médicos especiales como HHD Frecuente (FHHD) mejoran algunos resultados clínicos y de calidad de vida tales como partos exitosos en pacientes embarazadas, diálisis a pie de cama para pacientes no trasladables u hospitalizados, o pacientes en los que no está planificado el inicio de la recuperación de la función renal y cuidados paliativos al final de la vida.
- Las guías KDOQI establecen: «Durante el embarazo, las mujeres con enfermedad renal terminal deben recibir hemodiálisis de forma frecuente y prolongada ya sea en un centro o en domicilio, según la conveniencia»48.
- Además, los pacientes complejos pueden beneficiarse específicamente de recibir Hemodiálisis más frecuente en el Hogar (FHHD), p.e. mejorando el control de la presión arterial y reduciendo el riesgo de hipotensión intradiálisis49,50 (ver Capítulo 3).
El inicio urgente de los tratamientos de diálisis no es necesariamente una barrera para el éxito de la HHD. A pesar de no realizar una elección informada de la técnica cuando se inicia de manera urgente, incluso un paciente con un comienzo subóptimo en HD puede ser transferido con éxito a la HHD después de una formación y capacitación adecuadas8,9,10.
4.1.3 Maximizar de la captación de pacientes
Todos los grupos de población diana y sus cuidadores deben estar activados y empoderados para considerar la diálisis domiciliaria como una modalidad de tratamiento. Se debe hacer un gran énfasis en el desarrollo de programas educativos y recursos centrados en el paciente para satisfacer las necesidades individuales de los mismos.
Una parte integral de la toma de decisiones compartida es el desarrollo de un programa que cumpla con la alfabetización de la salud y las necesidades culturales de los pacientes y sus cuidadores. Esto puede permitir que la HHD sea una opción de tratamiento para la mayoría de los pacientes11,12. El Programa de Educación Pre Diálisis (PDEP) debe analizar todas las modalidades e involucrar a profesionales renales y pacientes para cada una de ellas. Los días o eventos de concienciación suelen ser muy buenos para informar a los pacientes que ya están en diálisis y que pueden querer experimentar los beneficios de FHHD. Según el grupo europeo KIHDNEY, el 61% de los pacientes en HHD provienen del centro de diálisis, el 9% de DP, el 7% de trasplante. Solo el 17% son pacientes incidentes47.
Prolongar la duración de las sesiones de HD puede mejorar el aclaramiento de las moléculas de tamaño mediano y los solutos más grandes, normalizar el fósforo sérico y proporcionar un control de volumen de líquidos adecuado con tasas de ultrafiltración más bajas; pero un abordaje excesivo puede provocar hipofosfatemia y una pérdida más rápida de la función renal residual14,15,18,19,20,22.
4.2 Opciones de terapia de hemodiálisis domiciliaria.
4.2.1 Horario y prescripción
La terapia domiciliaria de hemodiálisis permite al nefrólogo y al paciente la oportunidad de adaptar la terapia según el estado actual y el estilo de vida del paciente13. Las principales ventajas de la diálisis domiciliaria son la flexibilidad de los tratamientos programados, la posibilidad de una HD más intensiva y la posibilidad de incorporar los tratamientos al estilo de vida del paciente; favoreciendo una mejora significativa en los resultados del paciente y en su calidad de vida13,14,15,16,17,18,19.
La modalidad óptima de HHD sigue siendo desconocida, y es poco probable que una única prescripción de diálisis sea óptima para todos los pacientes17,18. Deberíamos tratar de ofrecer una gama de prescripciones alternativas de HHD que puedan mejorar los parámetros clínicos y bioquímicos de los pacientes, normalizar los factores de riesgo, mejorar los resultados de salud y abordar mejor las necesidades individuales.
4.2.2 Beneficios y riesgo de las prescripciones
Existen riesgos y beneficios para cada pauta de HHD. Se ha demostrado que los tratamientos más frecuentes mejoran el volumen de líquidos y el control de la presión arterial, con menor necesidad de hipotensores; mejoran la eliminación del fósforo y controlan el nivel sérico con menos restricciones dietéticas; reducen la hipertrofia ventricular izquierda y reducen la mortalidad, (ver el Capítulo 3).
Sin embargo, las pautas más frecuentes de HHD también pueden aumentar directamente algunas complicaciones, existe un mayor riesgo de complicaciones del Acceso Vascular debido al aumento de la frecuencia de la canalización y la ausencia de una técnica aséptica en el domicilio. También pueden ser una carga para los cuidadores.
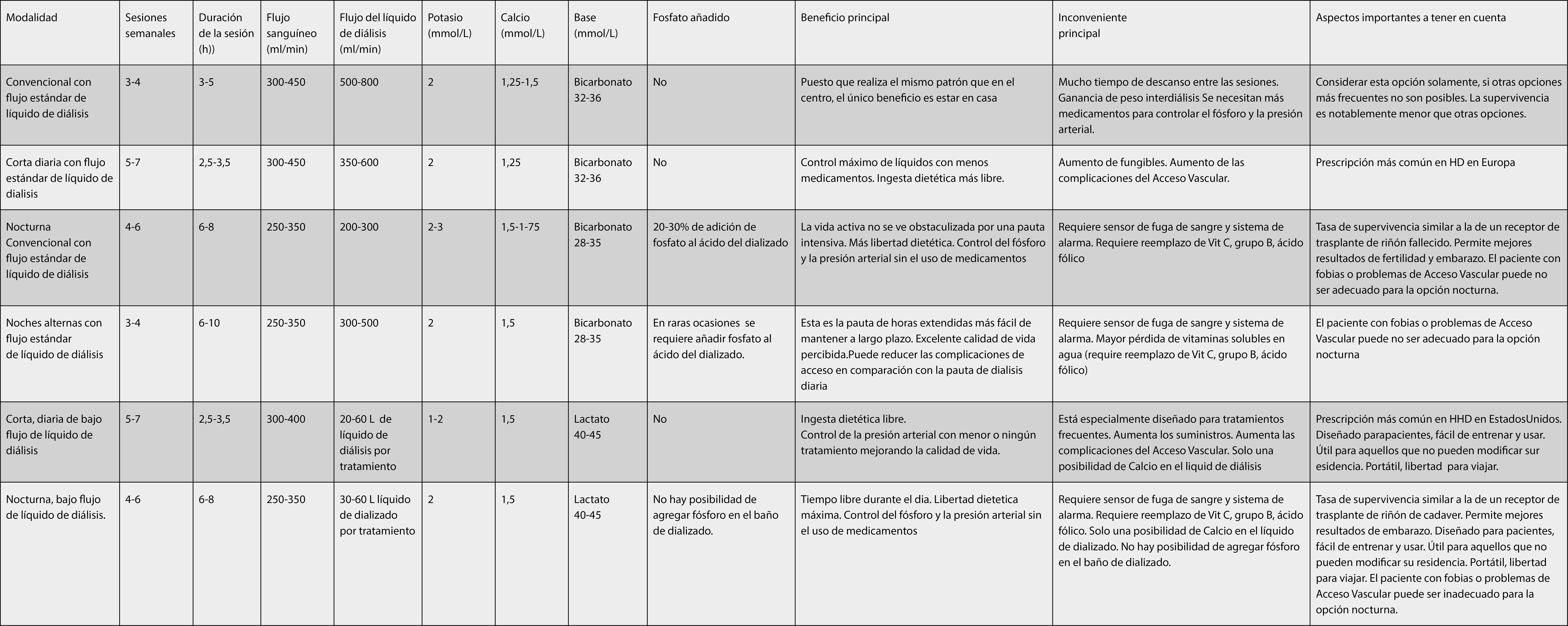
Tabla 1: Opciones de terapia de hemodiálisis domiciliaria
4.2.3 Elegir la mejor opción de forma individualizada
En la Tabla 1 es una descripción general de varias pautas: diferentes programas con diferentes equipos, con las principales características de cada terapia. Los ajustes deben hacerse según el estado de salud del paciente, objetivos clínicos, estilo de vida y preferencias individuales.
Cuando es necesario aumentar la dosis de diálisis, aumentar la duración y la frecuencia de las sesiones es más efectivo que cambiar las tasas de flujo y/o el tamaño del dializador13,16,18,19,20,21.
No existe una prescripción única que proporcione una terapia óptima para todos los pacientes. Tanto el estado de salud del paciente, los objetivos clínicos como el estilo de vida y las preferencias influyen en la prescripción. Es importante conocer los riesgos y beneficios potenciales de cada opción para el paciente y su cuidador, y adaptar la pauta cuando sea necesario para garantizar el éxito a largo plazo.
4.3 Prescripciones para diálisis NxStage
4.3.1 Calculadora de dosificación
La Calculadora de dosificación NxStage (https://dosingcalculator.nxstage.com) es una herramienta de software online, con marcado CE, diseñada para ayudar en la prescripción de la terapia de hemodiálisis exclusivamente con el ciclador NxStage System One. Con un conjunto específico de algoritmos basados en fórmulas documentadas en la literatura científica, automáticamente realiza cálculos para determinar un rango de frecuencias de tratamiento apropiadas, duración de tratamiento y volúmenes de fluidos de terapia, de acuerdo con las características específicas de un paciente individual, para alcanzar los objetivos establecidos23,24.
Las opciones de prescripción proporcionadas por esta herramienta pueden usarse como referencia para el desarrollo de un plan de tratamiento o pueden ser muy útiles para modificar la prescripción de diálisis de acuerdo con los cambios en la condición del paciente que puede requerir un cambio en la prescripción a lo largo del tiempo.
| CALCULADORA DE DOSIFICACIÓN | |
|---|---|
| 1. VOLUMEN DE AGUA CORPORAL DEL PACIENTE. Usando la calculadora Watson o introduciendo directamente el valor en litros. Para usar la calculadora de agua corporal de Watson, necesitamos la edad, el peso, la altura y el sexo del paciente. (El paciente debe tener 18 años o más para usar esta fórmula) | |
| 2. PARÁMETROS DE TRATAMIENTO. En esta sección debemos introducir los siguientes datos directamente relacionados con el tratamiento | |
| Objetivo semana IKt/V | Este valor establece el Kt /V estándar que proporcionarán todas las opciones en la tabla de opciones. (Las guías KDOQI sugieren un objetivo de Kt/V de 2.3 con una dosis mínima de 2.1 para pautas diferentes a tres veces a la semana)26 |
| Tasa de flujo sanguíneo | Este valor se refiere al flujo de sangre permitido por el Acceso Vascular del paciente. |
| Hematocrito | Este valor debe ser el valor actual del hematocrito del paciente; introducir el número entero sin el símbolo "%" |
| Volumen UF semanal | Este valor se refiere a la cantidad de ultrafiltración que se prevee eliminar semanalmente, en litros |
| Tasa máxima de UF | Establece la máxima ultrafiltración horaria permitida (las tasas de UF deben ser inferiores a 10 ml/h/kg para mejorar la mortalidad)26 |
| Min horas/semana | Establece las horas mínimas de tratamiento a la semana. |
| Redondear al SAK más cercano | Cuando se selecciona la opción “Sí”, la calculadora redondeará las opciones a volúmenes de 40, 50 y 60 L para que coincidan con las capacidades estándar de SAK. |
| Incluir aclarado en la UF diaria | Cuando se selecciona la opción "Sí", esta opción agrega 280 ml al objetivo de UF para cada tratamiento porque cuenta el volumen de aclarado. Esto mejora la precisión del tiempo de tratamiento si el volumen de aclarado no se incluye en el volumen de UF semanal. |
4.3.2 Prescripción de HHD frecuente (FHHD)
La prescripción de hemodiálisis domiciliaria frecuente (FHHD) difiere de la hemodiálisis convencional (CHD).
El tiempo ya no es un límite, pero la producción de alto volumen de dializado es un desafío en el domicilio, por lo que llega la FHHD con un flujo de dializado bajo que permite múltiples horarios.
La prescripción de FHHD con bajo volumen de dializado se puede resumir en 2 pasos:
Paso 1: Cálculo de horas acumuladas mínimas de tratamiento por semana según el aumento de peso y la limitación de la ultrafiltración. Entonces el tiempo se puede dividir por la cantidad de sesiones por semana.
Paso 2: Cálculo del volumen mínimo de dializado basado en el objetivo Kt/V y el agua corporal total (TBW).
Los estudios observacionales muestran que las tasas de ultrafiltración (UFR) por encima de 13 ml/kg /h se asocian con una alta morbimortalidad cardiovascular y sugieren que la UFR debe ser inferior a 10 ml/kg/h25,52. Un estudio reciente mostró incluso mejores resultados con un UFR inferior a 6,8 ml/kg/h52, que también es el UFR promedio observado en la cohorte europea de pacientes KIHDNEY en FHHD47.
Dosing Calculator23 es una herramienta integral online, con CE, para identificar un rango de prescripciones para un paciente específico. Los parámetros de entrada requeridos son:
- Edad, peso, altura y sexo para calcular el TBW.
- Objetivo estándar Kt/V, tasa de flujo sanguíneo, hematocrito, volumen a eliminar por semana, límite de UFR y horas mínimas por semana.
4.3.3 Cómo interpretar los resultados
Una vez que se hayan introducido los parámetros previos, aparecerá la tabla con opciones de tratamiento. Esta «tabla de opciones» mostrará las diferentes opciones de prescripción posibles, con diferente frecuencia, duración y volumen de dializante necesarios en cada sesión para alcanzar el objetivo de Kt / V estándar en función del volumen de agua corporal del paciente, el flujo sanguíneo, el hematocrito y los parámetros de ultrafiltración del paciente, que cumplen con las restricciones de ultrafiltración, frecuencia mínima y tiempo mínimo seleccionado.
Debe quedar muy claro que esta es solo una herramienta para ayudar en la toma de decisiones. Esta herramienta no reemplaza el juicio o experiencia del médico o profesional de la salud con licencia para hacer una determinación independiente de la terapia más adecuada para cada paciente individualmente23,24.
Esta tabla de opciones permite un tratamiento flexible, ajustando la prescripción de diálisis según las necesidades de cada paciente y permite formular diferentes opciones relacionadas con la frecuencia y el tiempo de tratamiento, para que el paciente pueda adaptar el tratamiento a su vida y no adaptar su estilo de vida al tratamiento. Esta flexibilidad en la prescripción es una característica esencial en los tratamientos domiciliarios, lo que mejora notablemente la calidad de vida de estos pacientes.
4.4 Anticoagulación
4.4.1 Fisiología
Durante la HD, varios mecanismos activan diferentes vías que alteran el sistema de coagulación30,32,33. La cascada de coagulación se inicia tan pronto como la sangre está en contacto con superficies externas, pero también el contacto con el aire y la presencia de flujo de sangre turbulento conduce a la activación de plaquetas y leucocitos, lo que produce la coagulación de los dializadores32,33.
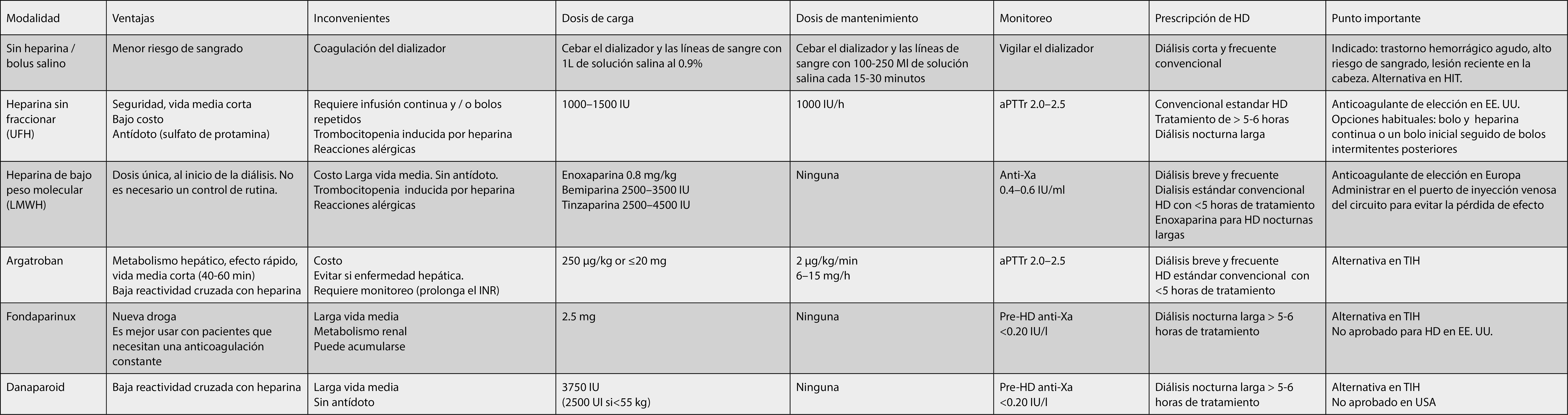
Tabla 2: Opciones de anticoagulación para diálisis domiciliaria
Note: Even though Regional Citrate and Prostacyclin anticoagulation are valuable options for in-center haemodialysis, their used is not normally employed for home haemodialysis due to its complexity for the patient and risk of adverse events.
Abreviaturas: HIT, trombocitopenia inducida por heparina; aPTTr, relación de tiempo de tromboplastina parcial activada; anti-Xa, anti-factor Xa; INR, relación internacional normalizada; IU, unidad internacional; HD, hemodiálisis.
One more factor directly related to dialyser is the membrane biocompatibility, with a contact area of 1 to 2m2, which modifies the capacity to activate thrombotic pathways depending on the type of membrane27,30. Anticoagulation treatment is essential to prevent this phenomenon, and knowledge of basic principles of the clotting cascade30,32,33,37 may help to achieve a performance improvement in dialytic therapy, using the lowest possible dose of anticoagulant while also reaching a prudent time of haemostasis of the vascular access.
Otro factor directamente relacionado con el dializador es la biocompatibilidad de la membrana, con un área de contacto de 1 a 2m2, que modifica la capacidad de activar las vías trombóticas según el tipo de membrana27,30. El tratamiento anticoagulante es esencial para prevenir este fenómeno, y el conocimiento de los principios básicos de la cascada de coagulación30,32,33,37 puede ayudar a lograr una mejoría en el rendimiento de la terapia dialítica, usando la dosis más baja posible de anticoagulante al tiempo que se alcanza un tiempo prudente de hemostasia del Acceso Vascular.
4.4.2 Determinar la dosis de anticoagulante
En HHD, la responsabilidad de la anticoagulación se comparte entre médicos, enfermeras y un paciente debidamente entrenado31. Existen algunas diferencias importantes con respecto a la anticoagulación entre la HD en el centro y la HHD. Mientras que en el centro hay métodos de monitoreo para ajustar la dosis de anticoagulación, estos métodos no están disponibles para el uso rutinario en el entorno domiciliario. En HHD, tenemos que guiarnos de los parámetros clínicos para evaluar si un paciente está tratado con la dosis de anticoagulación correcta.
Los signos de que la dosificación es demasiado alta incluyen que los sitios de punción continuen sangrando durante más de 15-20 minutos después de la diálisis; o la dosis es inadecuada si hay trombo o coagulación del circuito30,34.
4.4.3 Determinar el tipo de anticoagulante
Otra diferencia importante entre la HD domiciliaria y en el centro es la duración del tratamiento: como en el domicilio la prescripción podría ser una modalidad diaria corta o una nocturna prolongada, en la primera modalidad sería suficiente la anticoagulación con heparina de bajo peso molecular (HBPM) y en la segunda normalmente requiere tratamiento con heparina sin fraccionar (HNF) para un rendimiento adecuado34. El tercer aspecto en el que ambas terapias difieren es en la mayor variedad de anticoagulantes disponibles en el ámbito hospitalario, donde el citrato y la prostaciclina son opciones aceptadas, pero generalmente no se extrapolan a la población en HHD debido a la complejidad del protocolo y al riesgo de efectos adversos30,32,33,35.
Es importante aclarar que la anticoagulación sistémica y/o la terapia antiplaquetaria es insuficiente para prevenir la coagulación durante la HD26,27,29, pero aumenta el riesgo de efectos secundarios hemorrágicos29,30, y es notable que no se hayan encontrado diferencias en la pauta de anticoagulación entre fístula y catéter27. Por otro lado, el Grupo KIHDNEY mostró que el 40% de los pacientes que realizaban FHHD no usaban anticoagulación47.
En la práctica, no existe una dosificación «estándar» para la anticoagulación; más bien, hay varias opciones que se pueden adaptar para satisfacer las necesidades individuales de los pacientes34,35. La Tabla 2 muestra un resumen de los diferentes tipos de anticoagulación disponibles y las características de cada una para el tratamiento de hemodiálisis domiciliaria30,32,37. Es importante actualizar este tema de forma regular, ya que la prevención de la coagulación del circuito extracorpóreo con anticoagulación es muy importante para el manejo seguro y efectivo de la HHD.
4.5 Acceso Vascular
El Acceso Vascular (AV) adecuado es esencial para una hemodiálisis domiciliaria exitosa. Todos los tipos de AV: Fístula Arteriovenosa (FAV), Prótesis Arterio venoso (AVG) y Catéter Venoso Central (CVC) se pueden utilizar para HHD38,47. A pesar de muchos estudios, el AV óptimo para HHD aún no se ha definido. La FAV es el Acceso Vascular de preferencia para el Tratamiento Renal Sustitutivo (TSR), ya que se asocia con menores tasas de eventos relacionados con el acceso, en comparación con CVC42.
Hay dos técnicas comunes que se usan para la autopunción con FAV: «punción en ojal» y «punción en escalera».
El CVC también es un AV posible para HHD. Los beneficios incluyen la facilidad de uso y menor tiempo de entrenamiento. El riesgo de infección puede ser mayor en comparación con FAV o AVG, sin embargo, la correlación con la morbilidad y la mortalidad aún no se han estudiado lo suficiente para la población específica de pacientes en HHD45.
Hay más detalles disponibles sobre el accesos vasculares en el capítulo dedicado al Acceso Vascular.
4.6 Organización de la habitación de Hemodiálisis Domiciliaria
4.6.1 Evaluar el ambiente y determinar el espacio correcto
Muchos pacientes se administrarán la diálisis en una habitación existente, como el dormitorio o el salón, según la hora del día en que quieran dializarse.
Los pequeños cambios en la energía, el agua o el drenaje a menudo son suficientes para que la HHD ocurra con pequeños sistemas diseñados para el hogar. La instalación de una máquina tradicional implicaría más modificaciones, espacio y costos. Se recomienda encarecidamente que, antes del proceso de instalación, un técnico o una enfermera domiciliaria visite la casa del paciente.
Si el paciente desea crear un nuevo espacio para diálisis o adaptar un espacio existente, puede ser útil hacer un dibujo y pedirle al paciente que firme el dibujo si se necesitan cambios. Si hay algún cambio estructural (para tuberias, energía o espacio de almacenamiento) es importante que se notifique al propietario del edificio y acepte los cambios. La responsabilidad por los costos debe estar claramente determinada y puede variar según la unidad de diálisis y la región.
4.6.2 Requerimientos básicos
Los requerimientos básicos en el hogar incluyen:
- Electricidad: la máquina de diálisis debe tener un fusible de 240 V / 10 A para los equipos de Clase 1. La instalación que requiera modificaciones debe ser realizada por un electricista. Verifique las regulaciones actuales para su país.
- Agua del grifo: el agua debe ser agua potable de acuerdo con los estándares nacionales. La presión del agua debe ser superior a 2 bar. La instalación que requiera modificaciones debe ser realizada por un fontanero para evitar el riesgo de fugas de agua.
- Luz: la habitación necesita una buena luz de fondo. Dos bombillas de 75W en el techo y una lámpara con un brazo ajustable cerca del paciente son ideales. Es posible comprar una lámpara LED con una pantalla de aumento.
- Silla de diálisis: es preferible un cómodo sillón, que puede recostarse, con un reposapiés. Si el paciente necesita una cama, es preferible una cama eléctrica ajustable. Sin embargo, cada tipo de cama puede adaptarse al tratamiento.
- Tabla para Conexión / Desconexión: Una pequeña mesa con ruedas que pueda caber al lado de la silla de diálisis para su uso durante la conexión y el proceso de desconexión. Almacenamiento de desechables: dos roperos con cestas de alambre son ideales para el almacenamiento de concentrados, agujas, tubos, filtros de diálisis y otros productos desechables que se utilizan durante el tratamiento. Algunas personas simplemente apilan las cajas en un área seca.
- Tratamiento del agua: la diálisis siempre conlleva el riesgo de fugas de agua. Si es posible, debe instalarse en una habitación con un desagüe en el suelo. Los detectores de fugas de agua son una opción.
- Teléfono: siempre indique al paciente que tenga un teléfono cerca para llamadas de emergencia.
- Máquina de diálisis: evite colocar la máquina en una alfombra normal sin protección, ya que a menudo hay algo de agua o solución salina alrededor de la máquina.
- Residuos: Se necesitará un contenedor de basura para los consumibles después de usarlos. Se requiere una caja de seguridad para las agujas.
4.6.3 Lista de verificación para un entorno doméstico apropiado
Un equipo que generalmente incluye una enfermera y un técnico realiza una evaluación del hogar. El momento de la evaluación puede variar de acuerdo con la política de unidades de diálisis: en el momento de la selección de modalidad de diálisis, antes o durante el proceso de entrenamiento. La lista de verificación da algunas ideas de lo que se debe revisar.
| Lista de control | Si | No | Comentarios |
|---|---|---|---|
| Suministro eléctrico disponible | |||
| Revisión del electricista para requisitos de seguridad | |||
| Suministro de agua potable disponible | |||
| Calidad del agua: pruebas estándar completadas | |||
| Presión de agua adecuada | |||
| Preferencia de máquina determinada | |||
| Habitación para la dialysis determinada | |||
| Espacio para almacenamiento disponible y limpio | |||
| Eliminación de residues disponible | |||
| Desagüe accessible (Necesita una evaluación de fontaneria o arreglos) | |||
| Opción para rechazar el uso del agua (conveniente) | |||
| Iluminación apropiada | |||
| Silla/cama apropiada | |||
| Ambiente limpio | |||
| Sala de tratamiento libre de mascotas | |||
| Acceso a la red de telefonía fija o móvil |
4.7 Mantenimiento de la HHD
4.7.1 Visitas domiciliarias
Los primeros tres meses después del inicio de la HHD son los más importantes e influyen en si el paciente continuará con éxito en esta modalidad de tratamiento. Las visitas domiciliarias semanales durante el período pueden ser muy útiles, así como pactar que el paciente telefonee a la enfermera antes y después de completar cada sesión de diálisis, y tener apoyo de guardia 24/746. Después, se pueden proporcionar visitas a domicilio según sea necesario, la mayoría de las unidades ofrecen un promedio de 3 visitas al hogar al año.
El detalle de las visitas domiciliarias se puede encontrar en el capítulo de apoyo.
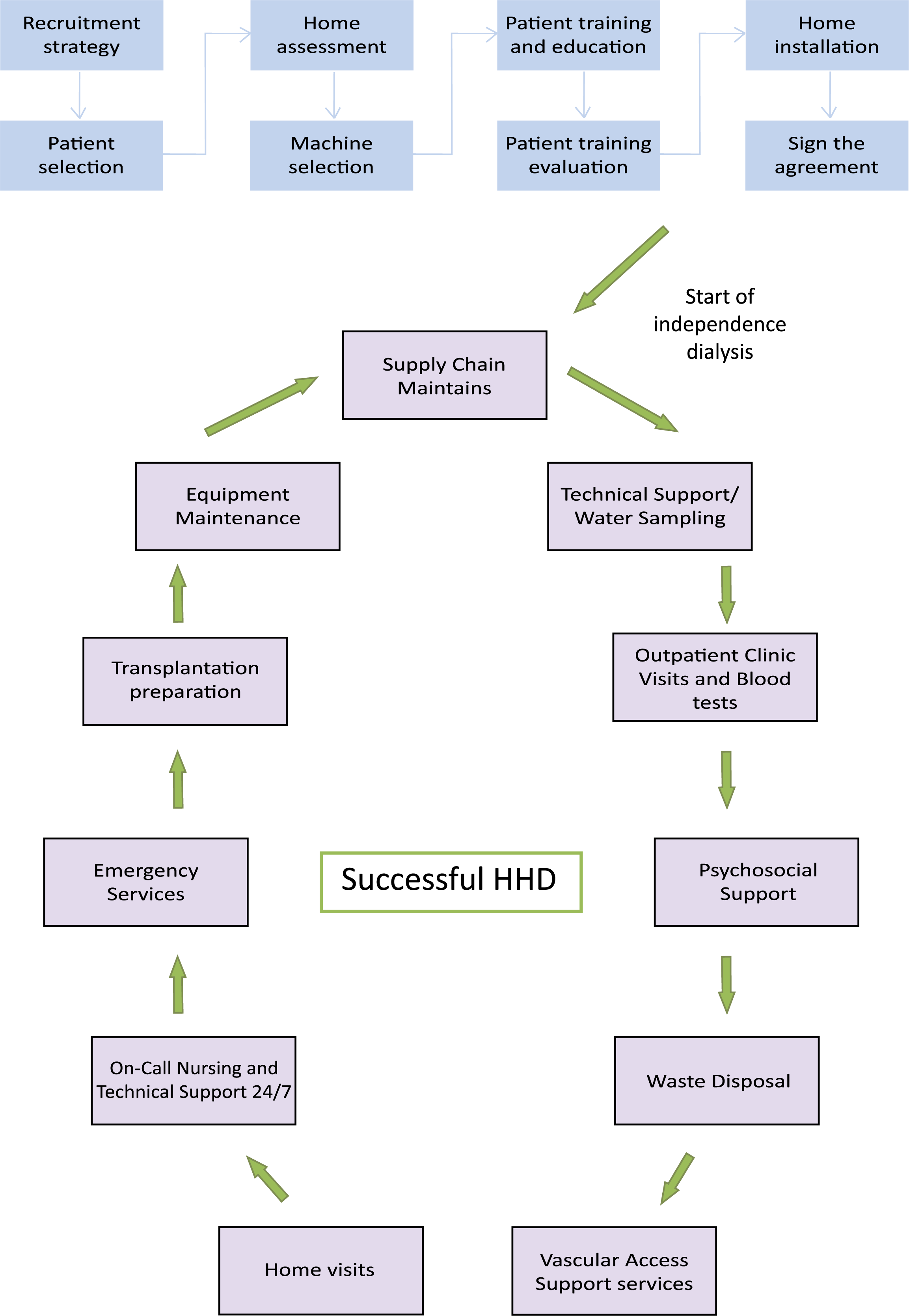
4.7.2 Logística
Proveedor de suministros: la empresa que se encarga de la máquina de diálisis realiza la entrega de suministros al domicilio del paciente la mayor parte del tiempo. Algunas veces se puede utilizar un medio de transporte común y los suministros se llevarán a la puerta o dentro del domicilio. La frecuencia de suministro depende del tamaño del almacenamiento doméstico, la frecuencia de los tratamientos y la distancia desde el almacén. En algunos países, los repartos en el hogar pueden estar bajo la responsabilidad de un farmacéutico para verificar la correspondencia con la prescripción, por lo que la ruta de entrega puede requerir una organización específica.
Eliminación de desechos: la HHD produce una gran cantidad de productos de desecho.
La mayoría de los residuos se consideran desechos biológicos peligrosos y requieren un almacenamiento y recogida adecuados. Todos los desechos corto-punzantes deben guardarse en contenedores especiales. El programa de capacitación en HHD debe incluir explicaciones sobre las regulaciones locales para la eliminación de residuos biológicos peligrosos.
Cada país o consejo tendrá sus propias regulaciones con respecto a la gestión de residuos. Es responsabilidad de la unidad de diálisis conocer las reglamentaciones locales y compartirlas con el paciente.
(Consulte el Capítulo 11 sobre el medio ambiente para obtener algunos consejos útiles sobre la eliminación de desechos).
4.8 Resumen del proceso de inicio de la HHD
Después de completar un proceso de preparación que incluye la instalación, capacitación y entrenamiento, el paciente está preparado para asumir la técnica en casa. Deben revisarse las expectativas de los pacientes con respecto al tratamiento domiciliario y la comunicación con una enfermera y un médico de la unidad de diálisis debe ser parte del proceso educativo.
En algunas unidades se llega a un acuerdo con el paciente sobre el proceso HHD y los roles y responsabilidades.
Todas las etapas de implementación de HHD se muestran en el gráfico en el párrafo 4.7.1.
Resumen
En este capítulo, hemos explorado los problemas básicos para una HHD exitosa.
Esta modalidad de tratamiento es apropiada para muchos pacientes en diálisis.
Hay varias opciones de tratamiento para la HHD. El estado de salud del paciente, las preferencias de estilo de vida, el lugar de vida y los objetivos del tratamiento juegan un papel importante durante el proceso de programación del tratamiento de HHD. La calculadora de dosificación es una herramienta muy útil que puede ayudar a planificar cada tratamiento. Se pueden utilizar todos los tipos de AV para la HHD, sin embargo, es esencial que funcionen correctamente y que el paciente reciba el tratamiento anticoagulante adecuado durante la diálisis. La instalación en el hogar, los equipos necesarios, los procesos ambientales y logísticos son desafíos importantes para la implementación exitosa de la HHD. Pueden ser necesarias las visitas domiciliarias del equipo de nefrología y la intervención de profesionales para adaptar la vivienda.
Actividad de aprendizaje
- ¿Qué tipo de paciente puede beneficiarse de la HHD?
- ¿Cuáles son las opciones de pauta de HHD?
- ¿Qué es la Calculadora de Dosificación y para qué se puede utilizar?
- ¿Qué diferencias existen entre la anticoagulación en la hemodiálisis en centros de diálisis y la hemodiálisis domiciliaria?
- ¿Qué tipos de Acceso Vascular se pueden usar para HHD?
EDTNA/ERCA Secretaría
Correo: secretariat@edtnaerca.org