







Nicola Pacy
RGN. Home Haemodialysis Manager, Wessex Kidney Centre
Queen Alexandra Hospital, Portsmouth, UK
nicola.pacy@porthosp.nhs.uk
8.0 Soutien continu
Buts de l'apprentissage
- Comprendre la nécessité du soutien pour les patients dialysés à domicile et pour leurs soignants
- Comprendre comment apporter du soutien aux patients et à leurs soignants
- Comprendre les responsabilités du personnel et des patients pour assurer une gouvernance adéquate et sûre
Introduction
Le soutien aux patients fait partie intégrale de la réussite et du maintien d’un programme à domicile1. Cependant, pour assurer le succès d’un tel programme, nous devons non seulement soutenir les patients, mais aussi leurs partenaires, car l’impact des thérapies à domicile affecte tous ceux qui vivent dans cette maison1. Dans ce chapitre, nous allons vous présenter les mécanismes de soutien qui doivent être mis en place pour fournir un réseau efficace à tous les participants2.
8.1 Adéquation de la dialyse et bien-être
8.1.1 Contrôles et soutien général
Tous les patients à domicile doivent avoir un contact régulier avec un des membres de l’équipe d’attache. Ce contact peut être une visite à domicile, une participation à une explication dirigée par une infirmière ou un soutien téléphonique ou numérique. La fréquence dépendra du patient et de la politique locale, mais un minimum d’une fois par mois est courant. Les consultations cliniques sont habituellement tenues tous les trimestres3.
8.1.2 Visites au centre
Si de solides processus sont en place pour soutenir les patients à domicile, le besoin de visites dans l’unité principale peut être annulé. Une inspection trimestrielle effectuée par le néphrologue sera toujours nécessaire, mais celle-ci peut s’effectuer, si possible dans une unité satellite locale, réduisant ainsi le temps de déplacement. Une examen clinique opéré par une infirmière peut s’avérer bénéfique car il offre un soutien supplémentaire aux patients qui en ont besoin et peut intégrer l’accès vasculaire, la diététique, la gestion de l’anémie et les examens d’adéquation à la dialyse.
8.1.3 Prélèvement sanguin
Les patients sont généralement responsables pour effectuer leurs propres tests sanguins mensuels et les envoyer au laboratoire d’analyse via leur médecin généraliste, le service de dialyse satellite ou par l’infirmière à domicile. Certains centres conseillent aux patients de se rendre dans leur centre ou leur laboratoire d’analyse local afin que les prises de sang puissent être envoyés en temps opportun. La plupart des unités suivront la politique habituellement appliquée pour leurs propres patients en HD, généralement ce sera:
- Profil biochimique rénal pré-dialyse et post-urée mensuel (pour le calcul de l’adéquation).
- Numération globulaire complète mensuelle.
- Hépatite B, C et PTH trimestrielle.
- Etudes du fer comme demandé (souvent tous les trimestres).
- Les patients peuvent également être responsables de la prise de leur sang pour les test pré-transplant.
Tous les résultats sanguins doivent être examinés par un membre de l’équipe d’attache ou un consultant avec le suivis en conséquence. Des changements de prescription sont alors prescrits si besoin est.
8.2 Autonomisation du patient
8.2.1 Patient expert et son soignant
Les patients sous traitement à domicile tendent à devenir « des patients experts », ce qui leur permet de mieux contrôler leurs choix de santé et de traitement. Les soignants impliqués ont souvent le même statut. Devenir un patient expert revêt un autonomie accrue pour les patients souffrant de maladies chroniques et leur confère un engagement et des responsabilités accrus4. Le patient est garant du respect de la prescription et de l’exécution de la thérapie après avoir été formé. La plupart des unités les désignent les compétents. Enfin les patients doivent également signaler tout problème à l’équipe locale et, en retour, celle-ci doit fournir des commentaires ou un soutien pour résoudre le problème évoqué.
8.2.2 Sécurité
Il est de la responsabilité de l’infirmière de formation de s’assurer que le patient est compétent pour effectuer la thérapie à domicile dans un environnement sûr et soutenu. Du matériel de formation sera utilisé pour guider et enseigner aux patients leur thérapie. Le formateur doit vérifier le niveau de connaissance et de compréhension des individus et les lacunes dans l’apprentissage, par ex. en raison de la dyslexie, et s’assurer que les outils de soutien appropriés sont disponibles5. Des listes de contrôle d’apprentissage peuvent être utiles. Un patient informé et éduqué peut participer activement à son propre traitement, améliorer les résultats et aider à identifier les erreurs avant qu’elles ne surviennent6,12.
8.2.3 Soutien communautaire
Il est de la responsabilité conjointe de l’équipe d’attache et des patients de s’assurer que les services communautaires ont été informés que la dialyse à domicile sera effectuée. Des lettres peuvent devoir être fournies à:
- Services de gestion des déchets cliniques
- Médecins généralistes
- Fournisseurs d’utilitaires (électricité / gaz / eau)
8.3 Soutien procédural
8.3.1 Dépannage de la machine
Le dépannage de base sera enseigné pendant l’entraînement. Le niveau de soutien fourni par l’entreprise en matière de dépannage dépendra de l’équipement choisi pour la thérapie à domicile. Certains centres ont des techniciens spécialisés disponibles pour soutenir les patients à la maison. Certaines entreprises fournissent une ligne d’assistance dédiée 24h / 24 et 7j / 7 accessible aux patients et, si nécessaire, une nouvelle machine pourra être envoyée chez les patients dans les 24 heures. Avec l’hémodialyse fréquente à domicile (HDDF), en cas de problème technique non résolu, il peut être possible de rincer le sang du patiente de recommencer une séance le jour suivant, une fois le problème résolu.
8.3.2 Sur appel
Certains centres assureront un service de garde 24 heures sur 24 qui offrira conseils et soutien pour tout problème clinique ou technique rencontré. Un appel séparé peut être fourni pour les soins infirmiers (cliniques) et les questions techniques. Il est important que le patient sache clairement qui contacter, comment et quand. Il est également important qu’ils sachent que les problèmes qui ne sont pas liés à la dialyse sont gérés par leurs professionnels de santé communautaires habituels.
8.3.3 Gérer les alarmes de la machine
Tous les patients doivent être confiants dans les aspects techniques de leurs soins et comment rectifier et agir sur les alarmes de la machine avec compétence. Cela doit être intégré dans leur programme de formation initiale. Des guides de dépannage simples, sur papier ou en ligne, simplifieront le processus, en particulier lorsqu’une alarme rare de machine se produit.
8.3.4 Surveillance à distance et technologie
L’usage de la technologie devient de plus en plus populaire avec l’utilisation d’applications spécialement conçues pour enregistrer les séances de dialyse et les problèmes afin que le personnel du centre puisse accéder aux données en temps réel et agir en conséquence. Certains centres utilisent Skype pour communiquer avec leurs patients et un accès à une adresse e-mail est utile9.
Les patients au Royaume-Uni sont en mesure de surveiller leur propre sang avec l’utilisation de Renal Patient View pour gérer les résultats sanguins. Si votre pays a un système similaire, les patients devraient être encouragés à y avoir accès.
8.4 Maintien des compétences
8.4.1 Compétences
Tous les patients doivent recevoir du matériel de formation, de la documentation sur les compétences et des guides de dépannage. Toutes les compétences acquises doivent être signées par l’infirmière de formation, le patient et / ou le partenaire de soins.
Dans le cadre des visites à domicile, les aptitudes doivent être réévaluées et des cours de recyclage doivent être donné, le cas échéant. Les patients doivent être avertis que leurs compétences seront examinées régulièrement.
8.4.2 Cours de recyclage
Lors des visites mensuelles de routine, la technique de lavage des mains des patients peut être évaluée. L’accès vasculaire doit également être vérifié pour détecter des signes d’infection.
Si les patients ont été hospitalisés pendant une longue période et qu’ils ont peut-être perdu leur capacité physique ou mentale, des cours de recyclage doivent être offert, soit chez eux, soit dans la zone d’entraînement prévue au centre. De plus, une visite d’un membre de l’équipe d’attache doit être organisée pour le premier traitement après la sortie afin de s’assurer que le patient est de nouveau compétent dans son environnement familial et que la machine fonctionne encore correctement.
Pour plus d’informations sur les compétences, voir le chapitre sur la formation.
8.5 Accès Vasculaire
8.5.1 Surveillance de l’accès vasculaire
Un programme de surveillance préventive pour l’accès vasculaire doit être effectué régulièrement pour augmenter les taux de perméabilité et diminuer l’incidence des complications7. La surveillance de l’accès vasculaire pour les flux et les sténoses potentielles doit faire partie de tout programme d’HD, mais elle peut varier selon le centre. Pour les patients sous HDD la surveillance de l’accès vasculaire doit être effectuée si possible, au plus près de la politique du centre habituel.
Au cours de la formation, les patients apprennent à reconnaître et à identifier les signes d’infection, sans l’aide des indicateurs d’accès, par exemple des pressions veineuses élevées, des temps de saignement prolongés et des difficultés de canulation. La surveillance de l’apparition de ces signes, l’examen de ceux-ci et un contrôle de l’examen sont utiles pour détecter les problèmes d’accès vasculaire.
Si l’équipement est disponible, des mesures transsoniques peuvent être effectuées dans le cadre de la visite mensuelle à domicile. Les lectures transsoniques doivent ensuite être systématiquement soumises au spécialiste de l’accès approprié pour confirmation.
8.5.2 Spécialiste de l’accès vasculaire
Pour préserver la fonction de tous les types d’accès vasculaire, l’implication de l’équipe vasculaire ou d’un spécialiste remplissant ce rôle est utile. Tous les patients doivent savoir qui contacter s’il y existe des problèmes d’accès vasculaire. Il est souvent de la responsabilité du spécialiste désigné d’organiser les contrôles des fistules et toutes les procédures d’intervention requises.
Le spécialiste de l’accès vasculaire peut également jouer un rôle dans l’élaboration des modifications dans les politiques et les lignes directrices en matière de contrôle des infections et des changements dans les procédures d’accès vasculaire.
8.6 Visite à domicile
8.6.1 Sécurité lors des visites à domicile
Avant de commencer la formation, une visite initiale au domicile doit être effectuée pour évaluer les capacités du lieu de la future dialyse. Une évaluation des risques doit être effectuée à ce moment et chaque année par la suite pour assurer la sécurité du patient, ainsi que pour le personnel qui devra se rendre chez le patient. Voir le chapitre sur les risques pour plus de détails.
8.6.2 Fréquence des visites à domicile
L’expérience de l’auteur a montré qu’après la formation, les visites à domicile devraient être programmées chaque semaine pendant une période de quatre semaines, puis mensuellement. Un outil d’évaluation des risques doit être utilisé pour déterminer si le patient a besoin d’un soutien supplémentaire, sous la forme d’une consultation téléphonique ou de visites supplémentaires. Un outil d’évaluation des risques peut être trouvé dans le chapitre sur les risques.
8.6.3 Processus de visites à domicile
Les visites à domicile doivent être structurées et l’utilisation d’une liste de contrôle est souhaitable pour s’assurer qu’aucun aspect des soins n’est négligé. L’environnement familial doit être évalué et une vérification de la machine doit être effectuée du point de vue de la prévention des infections. Il est tout aussi important d’impliquer le partenaire de soins lors de la visite à domicile afin d’identifier la charge du soignant qui pourrait se développer et d’évaluer si « des soins de répit » sont éventuellement, nécessaires. Si des signes de malpropreté ou de négligence sont évidents (comme une maison négligée ou une problème d’hygiène personnelle), il est important de suivre l’évolution de ces signes ou de demander au patient quelle est votre principale préoccupation en ce moment?
8.6.4 Liste de contrôle de la visite à domicile
Pour maintenir l’ordre des actions, il est important d’utiliser une liste de contrôle pour toute visite à domicile. Un exemple de liste de contrôle pour une visite de dialyse préalable à une dialyse à domicile est fourni, Appendice 1. La visite à domicile doit être adaptée aux besoins de chaque patient, en considérant son bien-être physique, social et psychologique.
Visite préalable à la dialyse à domicile
Il est idéal d’effectuer une visite à domicile avant le premier rendez-vous clinique pour les patients qui ont manifesté un intérêt pour l’HDD. Avant la visite, il faut contacter le patient pour convenir d’un rendez-vous.
Faire rapport et sauvegarder la visite sur papier ou numériquement.
Appendice 1 – Liste de contrôle pour la visite de dialyse préalable à la dialyse à domicile
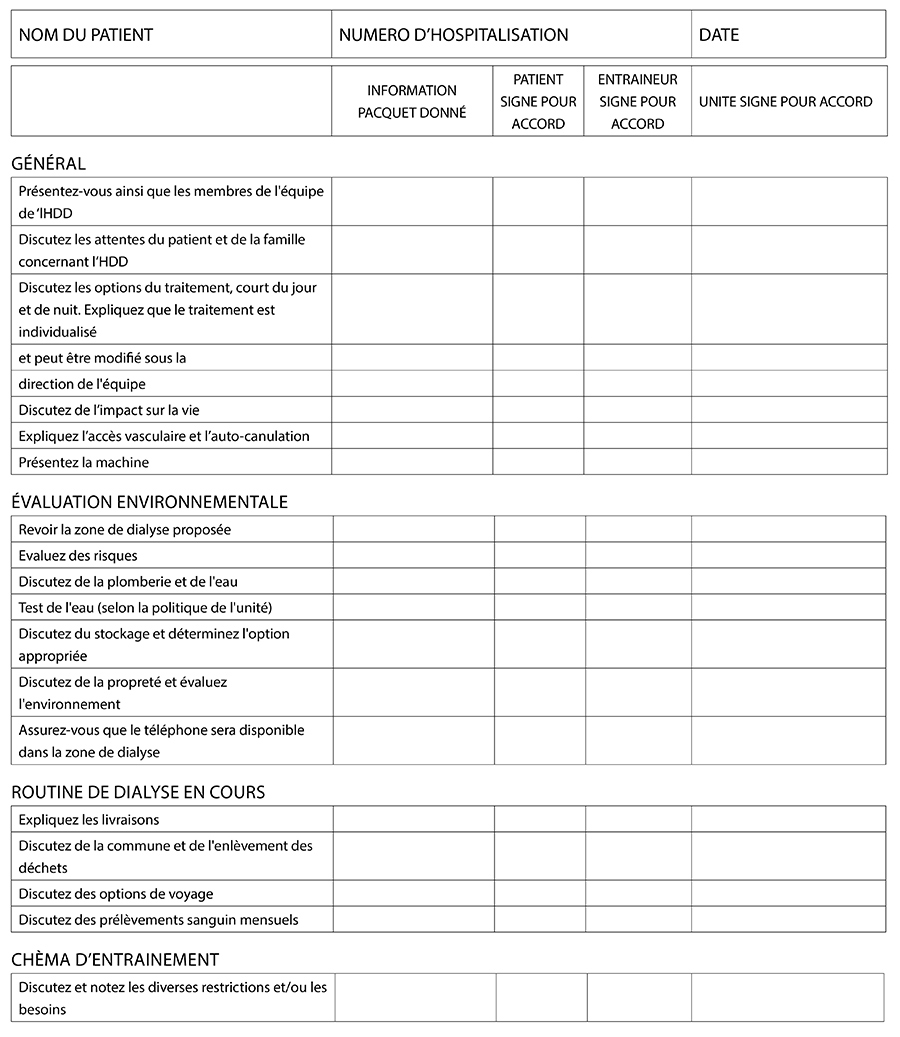
8.6.5 Échantillons d’eau
L’analyse de l’eau et / ou du dialysat afin de détecter des bactéries, des endotoxines et de la chimie doit être effectuée conformément aux lignes directrices et aux politiques de chaque centre en matière d’HDD en général. Des adaptations devront peut-être être apportées aux protocoles des centres mais ne doivent jamais compromettre la sécurité des patients. Cependant, « Le manuel de thérapie de NxStage ne recommande pas le besoin d’essai d’eau quand la dialyse est exécutée sur une machine de NxStage ».
8.7 Qualité de Vie
8.7.1 Outils de mesure de la qualité de vie
Il existe un certain nombre d’outils disponibles pour évaluer la qualité de vie. Il est utile de demander aux patients d’en compléter un au début de la formation et ensuite chaque année. Cela permet d’obtenir des informations générales sur le bien-être physique et psychologique des patients au début de la transition et sur les avantages qu’ils peuvent identifier à la suite d’une thérapie à domicile7. Il permet également l’identification d’un patient dont la qualité de vie se dégrade.
Par exemple, les questionnaires sur la qualité de vie liée à la maladie rénale (KDQol) SF-36 sont devenus largement utilisés10. Il est évident que les patients dialysés ont des scores plus élevés sur les aspects émotionnels de ces évaluations que les témoins, indiquant, peut-être sans surprise, que des difficultés émotionnelles sont présentes chez les patients dialysés13.
8.7.2 Soutien psychologique
Si les patients montrent des signes de dépression ou s’ils expriment des problèmes psychologiques, ils doivent être mis en contact avec des agents appropriées. Selon les disponibilités locales, cela pourrait inclure des services de conseil, des travailleurs sociaux et des psychologues.
8.7.3 Groupes de soutien
Les groupes locaux de soutien peuvent être bénéfiques pour l’appui social et financier. Les organisations caritatives peuvent être en mesure d’offrir des subventions pour aider à résoudre des difficultés financières, la British Kidney Patients Association en étant une. S’il n’y a pas d’organisations offrant un groupe local de soutien à votre unité, vous pourriez faciliter la création d’un groupe de soutien aux patients et aux soignants. Cela peut être un simple rendez-vous « matin-café ».
De nombreux pays ont des agences de soutien spécifiques qui peuvent offrir une aide aux soignants.
8.7.4 Soins de répit
Si possible, il doit y avoir la possibilité d’offrir un répit aux patients et aux soignants si le besoin s’en fait sentir. Cela peut se faire en offrant une dialyse au centre de formation, à l’unité de dialyse locale ou peut-être à une infirmière pour fournir un soutien de dialyse à domicile si ce service est disponible. De nombreux pays ont des agences de soins infirmiers privées qui peuvent être en mesure d’aider si évidemment, le patient peut payer.
8.7.5 Soutien financier
La peur des difficultés financières est courante chez les familles de dialysé et de nombreuses personnes sous dialyse ont un revenu familial réduit11. Cependant, la flexibilité de l’HDD devrait faciliter le retour au travail, réduisant potentiellement ce stress financier. Il faut demander aux patients d’HDD s’ils ont une quelconque difficulté financière et il est important que l’équipe de dialyse à domicile ou le travailleur social soit au courant des avantages ou des remboursements que les patients locaux peuvent réclamer et comment ils peuvent accéder à ces services.
8.8 Nutrition
8.8.1 État nutritionnel
La malnutrition est une source de mauvais résultats. Il existe de nombreuses façons de mesurer l’état nutritionnel dont les détails sont fournis dans le chapitre 10. Par exemple, l’utilisation de « Malnutrition universelle outil de dépistage » (M.U.O.D), utile pour déterminer quels patients nécessitent un apport nutritionnel supplémentaire. L’utilisation de cet outil comprend également des directives de gestion qui peuvent être utilisées pour élaborer un plan de soins afin d’éviter la malnutrition à domicile8.
La plupart des unités qui offrent ce service encouragent des rendez-vous réguliers avec un diététicien pour individualiser le régime et la prise de liquide. Des détails plus généraux sur la nutrition sont fournis dans le chapitre 10. La littérature a également montré que les patients sous HDDF ou HD Nocturne (HDN) peuvent ressentir une amélioration de leur appétit et peuvent avoir moins de restrictions alimentaires14,15,16,17,18,19,20.
Résumé
Un bon soutien à domicile peut prolonger la durée d’un patient en HDD et améliorer sa qualité de vie. Chaque unité doit avoir un système structuré pour fournir un soutien particulier en tenant compte des besoins individuels.
Activité d’apprentissage
- Avec quelle fréquence les patients devraient-ils avoir des contacts avec l’équipe de soins de dialyse à domicile?
- Quelles sont les responsabilités du patient?
- Comment pouvez-vous aider un patient à atteindre la meilleure qualité de vie possible?
- Quelles évaluations devraient avoir lieu lors d’une visite à domicile?
- Comment les soignants peuvent-ils être évalués et soutenus?
EDTNA/ERCA Secrétariat
E-mail: secretariat@edtnaerca.org



